左のCATEGORIES欄の該当部分をクリックすると、カテゴリー毎に、広津もと子の見解を見ることができます。また、ARCHIVESの見たい月をクリックすると、その月のカレンダーが一番上に出てきますので、その日付をクリックすると、見たい日の記録が出てきます。ただし、投稿のなかった日付は、クリックすることができないようになっています。
|
2019,10,03, Thursday
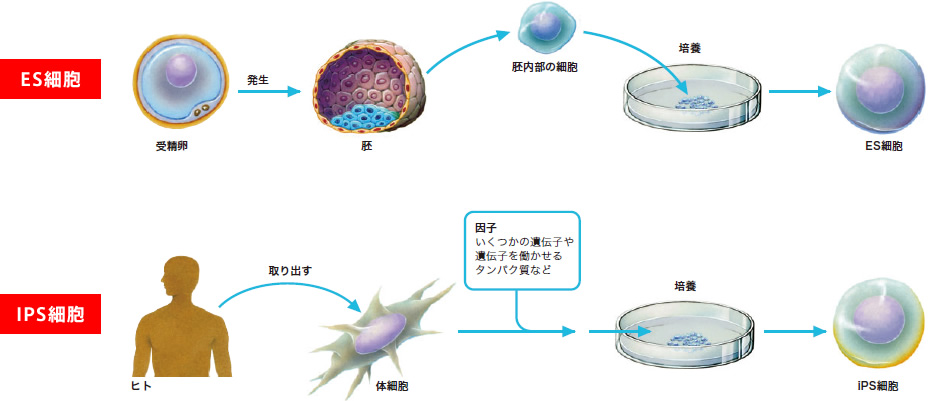  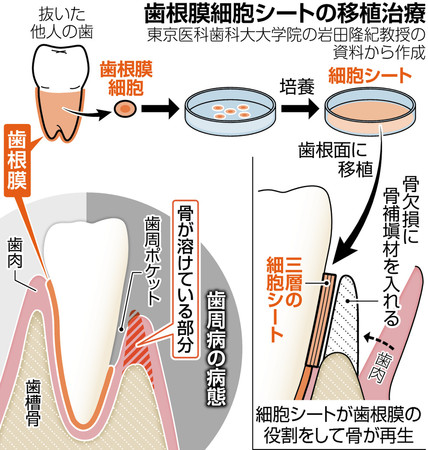 2019.7.19東京新聞 (図の説明:左図のように、初期化されて何にでも分化できる細胞は、卵細胞《ES細胞or胚性幹細胞》とiPS細胞が有名だが、このほかにも成人の体内に幹細胞は多い。これを、中央の図のように、成人から採取して臓器等に成長させ、移植するのが再生医療だ。また、右図のように、既に分化した細胞を増やして、似た組織に移植する方法もある) (1)公立病院の赤字拡大と病院再編 1)公立病院はどうして赤字拡大したのか 日経新聞は、*1-1-1で、「①地方自治体が運営する公立病院の赤字拡大が止まらず、本業の赤字総額が2017年度に4782億円となり2012年度比で5割増えた」「②公立病院は民間病院が手がけたがらない救急・小児科などの不採算医療を提供したり、過疎地の医療水準を維持したりする役割がある」「③赤字を公費で埋め続けると自治体財政が悪化し、保育や介護などの公的サービスにしわ寄せがいく」「④非効率な医療が温存され入院や治療を増やそうとしてムダに医療費が膨らむ」としている。 このうち②は正しく、黒字化だけを考えれば民間病院のように不採算部門は切り捨てて採算がとれる診療科だけを残せばよいのだが、そうすると救急や小児科だけでなく産婦人科のない地域もでき、誰もが速やかに先端医療にアクセスできる状態が保てない。そのため、①になる理由を精査すべきなのであり、④のように非効率な医療が温存されていると単純に言うのは危険だ。さらに、③については、自治体は、医療・介護・保育費用だけを支出しているのではなく、他に節約すべき無駄遣いが多いため、血税を単なる景気対策に使っていないかをこそ確認すべきだ。 なお、*1-1-2のように、医療費は消費税が非課税になっているため、病院が支払った消費税は患者に転嫁できず、病院の自己負担になってしまう。これが公立病院に限らず病院の赤字拡大の大きな原因で、医療費を非課税にすることは消費税導入時から問題になっていた。そのため、非課税ではなく0税率にすれば、支払った消費税が還付され、消費税増税が病院経営に影響しない公正な条件が整うわけである。 さらに、*1-1-1は、公立病院の看護師は民間病院より賃金が高いので無駄遣いだと言わんばかりだが、看護師は労働量や責任と比較して労働条件が悪すぎるのが問題なのであるし、医師にも、*1-3-1のような無給医がおり、無給医でなくとも残業時間の多くは残業代を請求しておらず、労働基準法違反の状態で病院経営がやっと成り立っているのが現状だ。そのため、まず労働条件を一般労働者並みにしてから、病院の本当の赤字額を算出すべきである。 まさか、*1-3-2のように、いい加減で形だけの仕事をしているお役人や人の顔色を見て同調しているだけの人よりも、人の命を助けるために一刻を争う3Kで責任の重い仕事をしている医師・看護師・介護福祉士の賃金の方が安くてよいと言う人はいないと思うが、*1-3-3のように、相応の報酬を支払わなければ真面目で優秀な人がその分野に来ず、医療の場合は、それが私たちの命に直結するのである。 2)それでは、どうすればよいか 厚労省が発信しているのか、メディアの理解がその程度なのかはわからないが、*1-1-3のように、「①診療実績が少なく非効率な医療を招いている」として公立病院と公的病院の25%超にあたる全国424の病院について「②ベッド数や診療機能の縮小なども含む再編統合について議論が必要」として、厚労省が病院名を公表したそうだ。 しかし、①については、どこに住んでいても助かる時間内に治療できる病院にアクセスができるためには、診療実績が少ない病院も出るだろうし、それを非効率と決めつけることもできない。ただ、②のベッド数や入院日数が先進諸外国と比較して多いのなら、それは改善すべきだ。 そのため、その地方自治体の医療計画の下で、地域内の病院がネットワークを作って必要な医療を最小のコストで行うように再編することは必要だが、病院の統合・病床数の削減・診療機能の縮小などを自己目的化してしまうと、日本の医療水準を下げることになる。 そのような中、「団塊の世代の全員が75歳以上になる2025年度をターゲットに、病気が発症した直後の急性期患者向けの病院ベッドを減らす」というのは、「助けないから、早く死んでくれ」と言っているのと同じであり、良識が疑われる。急性期の患者に医療スタッフを手厚く配置するのは当然のことで、これに関して医療費がかさむから病床数を減らすというのは、算術しかできず医療を知らない人の主張であるため、そういう人は、即刻、医療政策の議論から退出してもらいたい。しかし、慢性期の患者を収容するベッド数を適正化して、訪問介護・訪問看護による自宅療養や介護施設での収容に移行するのは、そのインフラを整備してからならよいと思う。 これらについて、北海道新聞は社説で、*1-2-1のように、「病院再編リストは、地域の事情に配慮が足りない」としており、南日本新聞も社説で、*1-2-2のように、「公的病院の再編は、地域実態踏まえて議論せよ」として、日本の南北から反論が出ている。私は、同等以上の治療のできる病院が「助かる時間内のアクセス」で行ける場所にあればよいと思うが、離島・山間部ではドクターヘリを使っても助かる時間内に病院に辿りつくのが困難な場所もあるため、各地域が主導して判断すべきである。 (2)先進医療を使って完治させる方法もある 1)癌の免疫療法 これまでの癌治療は、副作用が激しい割には余命を伸ばす程度の効果しかなかったことを素直に認めるべきだ。その状況の下で、*2-1の癌の免疫療法のように、人間がもともと持っている自然治癒力を強化して癌細胞だけを殺す方法が出てきたのである。これは、癌細胞だけを狙って殺せるため、これまでの化学療法や手術よりも副作用が小さく、効き目も確かだ。 しかし、厚労省は癌の標準治療を今でも「手術」「化学療法(抗がん剤治療)」「放射線治療」としており、この方法では患者が幸福にならない上、要介護者が増えるばかりだ。にもかかわらず、これが科学的根拠に基づいているとして免疫療法を劣後させているのは、理屈がわかっていないため臨機応変に対応することができない人の判断である。私は、他の副作用の多い治療法よりも免疫療法を優先して速やかに保険適用し、癌を治癒させる同様の方法の開発を奨めるべきだと考える。 2)iPS細胞を使った再生医療 東京医科歯科大の武部教授らの研究で、*2-2のように、前腸組織から出るレチノイン酸という物質が、肝臓・胆管・膵臓のもとになる細胞ができるのを促し、ヒトのiPS細胞から肝臓・胆管・膵臓が同時にできたのは快挙だ。これまで、iPS細胞から神経細胞を作っていたが、これにiPS細胞ではなく自分の幹細胞を使えば、「いつまでも分裂し続けるかも知れない」「他人の細胞なら自分の免疫が排除する」というような副作用がなく、*2-4-1のような「どこまで部品交換したら、自分でなくなるか」という問題も起きない。 3)自分の細胞を使った再生医療 東京医科歯科大大学院の岩田教授らが始めた、*2-3の「抜いた親知らずの歯根膜細胞を培養して三層にした細胞シートを歯周ポケットのある歯根面に移植すると、歯根膜が歯根と歯槽骨をつないで歯を支えて細菌の侵入を防ぐとともに、シートから骨形成を促すサイトカイン(タンパク質)が出て骨を再生する」という親知らずを使った新しい再生医療も快挙だ。 このくらいなら、他人の抜いた歯を使った細胞シートを移植しても良いし、「全国の歯周外科にこの治療法が普及すれば、歯周病が引き起こす糖尿病・脳血管疾患・脳梗塞・心臓疾患・関節リウマチ・アルツハイマー病などが減り、医療費の削減効果も大きい」というのは福音だ。 さらに、本人の抜いた親知らずの歯髄を増やせば、脊髄損傷も治療できるのではないかと考えるため、医科と歯科の交流が望まれる。 4)再生医療による臓器移植 ア)3Dプリンターを使うケース 日本は、精密機械の製造技術が進んでいるため、(消毒できない)細胞から無菌で臓器を作るのに適していると言われている。 そのような中、*2-4-1のように、リコーが3DプリンターでiPS細胞から育てた神経細胞を敷いて20層ほど積み重ね、約1cm角のサイコロ形をした神経細胞の塊を作った。このプリンターの技術で様々な形をした細胞の塊を作ったり、異なる細胞を混ぜ合わせたりし、将来は大脳皮質の一部をつくって、脳の治療にも役立てるそうだ。「患者が必要としている機能を提供する」というコンセプトもよいし、応用範囲が広そうだ。 また、イスラエルのテルアビブ大学が3Dプリンターでヒトの細胞を積み上げて血管まで備えたミニ心臓をつくったというのも素晴らしい。この分野は、世界で研究競争が進んでおり、高い目標を掲げれば実現する時代が来ている。そして、これは、臓器移植が臓器不足に直面している中で、より優れた解を与えているのだ。 なお、ブタの身体を使って臓器を作る研究も進んでおり、「どこまで臓器を取り換えても自分でいられるか」については、自分の幹細胞を使えば全く問題はないだろう。しかし、他人のiPS細胞を使う場合は、少なくとも脳が置き換えられない限りは「自己」の意識は存在するものの、そのiPS細胞はドナーの性質を持つため、ドナーを厳選すべきということになる。 イ)ブタを使って腎臓と膵臓の再生を行うケース 慈恵医大と大日本住友製薬が、*2-4-2のように、iPS細胞とブタの胎児組織を使って人の体内で腎臓を作る再生医療の共同研究を始めたそうだ。腎臓は、尿管や糸球体などの複雑な構造を持つためiPS細胞から作るのは難しいとされてきたが、再生医療による人工腎臓を移植できるようになれば完治して透析せずにすむため、患者の福利と医療・介護費用の節約に大きく資するだろう。 また、東京大の中内特任教授は、*2-4-3のように、移植医療用として、人のiPS細胞を使ってブタの体内で人の膵臓をつくる研究を実施する方針を明らかにしたそうだ。 ウ)臓器の骨格だけを使うケース 京都大学の森本教授と国立循環器病研究センターの山岡部長らは、*2-4-4のように、再生医療では幹細胞を目的の細胞に育てて移植する研究が多いが、臓器まで作るのは難しいため、組織の細胞を薬などで除去する脱細胞化技術を使って残った骨格を移植することで早期の臨床応用につなげる治療を行って成功しているそうだ。 また、慶応義塾大学の北川教授らは、肝臓を界面活性剤などで脱細胞化して洗い流して臓器の立体構造を支える骨格だけにし、そこに人のiPS細胞から育てた肝細胞や血管内皮細胞などを入れて大型の立体臓器が作り血管をつなぐ方法を考えているそうだ。 しかし、脱細胞化するのなら、ブタではなく亡くなった方の臓器を使ってもよいため、厚労省は日本製品を作れるよう、速やかにガイドラインを見直すべきだと考える。 5)再生医療に関する倫理 日経新聞は、*2-4-5で、「①創造的破壊の陰には、端緒となる大発見や研究成果がある」「②人類が肉体を補い続ける新たな手段を獲得し、さらに高みに上らんとできるのは、あらゆる細胞に育つiPS細胞が登場したからだ」「③iPS細胞は、京都大学の山中伸弥教授が2007年にヒトの細胞での作製に成功し、12年にノーベル生理学・医学賞を受賞した」と記載している。 しかし、①は正しいものの、最初に発見されたあらゆる細胞に育つ細胞は受精卵(ES細胞)であって、iPS細胞ではない。「受精卵はあらゆる細胞に育つことができるのに、成長すると決まった組織にしかならないのは何故か」という命題を研究して発見されたのが所定の場所では所定の組織にしかならないという法則で、その原理は、*2-2の前腸組織から出るレチノイン酸が、肝臓・胆管・膵臓のもとになる細胞ができるのを促すような、調和を保ちながら合目的的に分化させる遺伝子(DNA)による制御である。そして、そのDNAに傷ついた箇所があると、調和を保ちながら細胞分裂することができずに癌細胞になるわけだ。 そして、他人の卵細胞を使うのは倫理に反するため、既に分化した細胞を初期化する方法を研究している中でiPS細胞が発見され、③のノーベル生理学・医学賞に結び付いたと記憶しているが、その後の研究で、成人の体内にも初期化された細胞は多く存在することがわかった。 そのため、③のみに焦点を当てるのは、既に評価され権威を与えられたものしか評価できない文系のドアホだ。さらに、「人の臓器を量産する試みには、期待や畏怖の念などさまざまな反応が寄せられる」「異次元のイノベーションで、それまでの時代との軋轢がある」という感情論も無駄な悩みだ。その理由は、レントゲンで人の体を透視できるようになったり、抗生物質の出現で治らなかった病気が治るようになったりして人類の寿命が延びたことも異次元のイノベーションだったが、これらがそれまでの時代と軋轢があったかどうかを考えればわかるだろう。 <厚労省の病院再編> *1-1-1:https://www.nikkei.com/article/DGXMZO43736670V10C19A4SHA000/?n_cid=DSREA001 (日経新聞 2019/4/25) 公立病院、膨らむ「隠れ赤字」 税で穴埋め増える懸念 地方自治体が運営する公立病院の赤字拡大が止まらない。自治体の補填を除いた本業の赤字総額は2017年度に4782億円となり、12年度比で5割増えたことが日本経済新聞の調べでわかった。最終的な損失も膨らんでおり、公的負担が急増する恐れがある。公費投入が増えると、過剰病床の縮小・集約など医療の効率化が遅れる懸念が強まる。 ■本業の赤字は5年で5割増 公立病院は都道府県や市町村がつくり、国立や大学の病院と異なる。民間病院が手がけたがらない救急や小児など不採算の医療を提供したり、過疎地の医療水準を維持したりする役割があり、公費投入に意義はある。ただ赤字を公費で埋め続けると自治体財政は悪化し、保育や介護などの公的サービスにしわ寄せがいく。さらに非効率な医療が温存され、入院や治療を増やそうとしてムダに医療費が膨らむ恐れがある。総務省が集計する公立病院決算は医業収入にも自治体の補助を含み、本業の実態が見えにくい。日経新聞は本業の力を見るため、公費を除く「純医業収支」を独自に算出した。対象は都道府県や市町村が持つ783病院のうち、12~17年度に比較できる671病院。その結果、損益悪化が止まらない状況が判明した。純医業収支が黒字の病院数は12年度の45から17年度は19に減り、全体に占める割合は7%から3%に下がった。合計赤字額は5割増えたのに対し、公費投入額は5%増にとどまり、15年度以降は借入金に頼っている。 ■経営のプロ育たず 環境が厳しいのは民間病院も同じだが、公立病院は非効率な業務構造が温存されている。全国公私病院連盟によると、民間は医業の費用が収入と均衡するが、公立は費用が1割多い。公務員の看護師は人員配置や給与体系を柔軟に変えられない。事務職は短期で異動するため経営のプロが育たず、無駄遣いが生まれやすい。建設費単価は公的な日赤病院などよりも1割ほど高い。厚生労働省の調べでも、17年度の一般病院の経常利益率は民間が2.3%、公立はマイナス1.5%との結果が出た。埼玉県立がんセンター(伊奈町)は典型例だ。13年に建て替えて病床を増やしたものの、患者数は想定を下回り赤字が急増。18年度予算は同センターを含む県立4病院への一般会計からの繰入額が建て替え前の1.8倍に膨らんだ。県病院局は「見通しが甘かった」と認める。 ■首都圏で目立つ公費投入 過大な公費投入は民間との競合が激しい首都圏で目立つ。17年度の1ベッドあたり公費投入額の首位は東京都の617万円で、全国平均の約2倍。総額で見ると都立8病院だけで400億円と、全国の1割近い公費を使った。都病院経営本部は「都立しかできない機能がある」と訴えるが、広尾病院(渋谷区)と大塚病院(豊島区)は空きベッドが増え、外来患者数は全国平均を下回る。日本総合研究所の河村小百合上席主任研究員は「都は財政規模が大きいため、巨額の公費投入が見過ごされている」と指摘する。千葉県も病院に過大投資し、損失の穴埋め額が膨らんだ。国内の病床は過剰感が強く、公立は全国の病床の15%弱に達する。病床を埋めるために入院患者を増やそうとすれば、ムダに医療費が膨らむ。総務省は07年に公立病院改革の指針を作り、全国の公立病院に施設・診療機能の再編を促した。すでに60を超す再編例があるが、多くの地域では再編の取り組みが様々な壁に阻まれている。 ■病院再編、年収減に強い抵抗感 4月1日、兵庫県川西市の市立川西病院の運営者が医療法人・協和会に変わった。赤字脱却を目指すための民間委託だ。3年後に別の場所に新病院を建て、協和会の別病院と統合する。2病院の医師を新病院に集めて救急体制を充実させる。現在の病院跡地には診療所と介護施設を整える。ハードルは市立病院の看護師らの処遇だった。民間運営になると年収が平均153万円、率で3割近く下がる。当初4年は市が差額を補うが、半数の職員は退職か市役所事務職に異動した。「公務員でなくなることに抵抗感は強い」(同病院経営企画部)。川西市はなんとか乗り越えたが、往々にして労務問題は公立病院改革にブレーキをかける。「都立病院は独立行政法人化すべきだ」。2018年1月、東京都は有識者委員会から提言された。実現すれば人事や予算を柔軟に決められる。7千人超が非公務員になるが、都立病院労働組合は「労働条件を悪化させる」と反対を表明。都は「23年度までに検討を進める」(病院経営本部)と、結論を出すかどうかも不透明だ。 ■自治体間の責任分担、調整が難航 複数の自治体が絡むと、運営責任や資金分担を巡り綱引きが生じる。千葉県香取市にある県立病院と国保小見川総合病院(市と東庄町で開設)。数年前に2病院の建て替えとセットの再編案が浮上した。県は市主導で赤字額が大きい県立病院を小見川病院に統合する案を推した。市は責任を押しつけられると警戒し、逆に県主導の建て替えを求め、小見川病院を市単独で建て替えた。これで再編案は消え、県立病院の赤字は膨らんだ。公立病院再編は縦割り意識を脱した発想が要る。08年に地方独立行政法人として発足した日本海総合病院(山形県酒田市)の前身は近接する市立と県立の2病院。県立の赤字が膨らみ、建て替えを控えていた市立病院が統合を提案した。原動力は「このままでは共倒れになる」との危機感だった。県と市、病院間で厳しい調整を重ね、県立は規模を拡大し重症者向け拠点病院、市立は縮小してリハビリ病院とする役割分担を決定。職員には業績手当てを入れた。中小病院との連携も進め、開業以来、黒字を続ける。栗谷義樹理事長は「個々の病院ではなく地域全体の医療を効率的に提供する経営が必要だ」と説く。サービス水準を落とさずに効率化するには、自治体や職員が既得権益にしがみつくのをやめる必要がある。 ■民間との連携がカギ そのためには民間病院をまじえた医療体制の見直しもカギを握る。神奈川県は16年度に、総合病院の汐見台病院(横浜市)を医療法人に譲渡した。知事が「県立は小児科などに特化すべきだ」と判断した。従来の医療を続けることを条件に譲渡先を公募し、毎年7億円超あった公費繰入額はゼロになった。医療情報を分析するケアレビューの加藤良平代表は「都市部は公立病院が民間との役割分担を徹底し、規模を縮小すれば公費に依存する問題は改善する」と指摘する。 【集計方法】総務省がまとめる地方公営企業法が適用される公立病院の「病院事業決算状況」の項目に基づく。医業収益から医業費用を差し引いた医業収支から、さらに自治体の補助金のうち医業収益に含まれる「他会計繰入金」(救急医療と保健衛生行政費)を除いて「純医業収支」を独自に算出した。自治体の公費負担は医業内と医業外の合計額。期間中に再編統合した病院や独立行政法人化した病院は除外した。 *1-1-2:https://www.nishinippon.co.jp/item/n/547177/ (西日本新聞 2019/9/30) 増税、負担じわり 非課税の医療費も値上げ 「軽減税率」導入 混乱は必至 消費税率が10月1日から10%に引き上げられる。増税は2014年4月に現在の8%になって以来、5年半ぶり。低所得者の負担軽減や増税に伴う消費の落ち込みを防ぐため、政府は飲食料品などの税率を8%に据え置く軽減税率制度を初めて導入するのに加え、キャッシュレス決済へのポイント還元など手厚い対策を用意している。ただ、制度が複雑化しており、混乱は必至だ。私たちの暮らしはどう変わるのか。改めてまとめた。電気やガス料金は経過措置で11月分から増税分が上乗せされる。九州電力と西部ガスによると、原燃料価格の変動も加味したモデル家庭の11月料金は、九電の電気料金が10月より93円高い6508円、西部ガスのガス料金が110円高い5827円になる。公共交通の料金も上がる。JR九州は1円単位を四捨五入し、10円単位で値上げ。在来線の初乗り運賃は10円高い170円となる。値上げの割合を示す平均改定率は1・850%。西日本鉄道の路線バスは、区間に応じて10~30円値上げ。100円の区間など、値上げしない区間もある。高速バスは、子会社を含む6社で運行する全34路線のうち31路線で10~400円を値上げする。銀行の手数料は10月1日に引き上げられる。主な銀行の現金自動預払機(ATM)の時間外手数料は108円から110円に。ATMを使って他行に3万円未満を現金で振り込んだ場合の手数料は、540円から550円になる。郵便や宅配の料金も増税の対象だ。通常はがきは1円値上がりして63円に、手紙(25グラム以内の定形郵便物)は2円高い84円になる。8月から新料金に対応したはがきや切手を販売しており、現行のものは今月30日で販売を終了する。ヤマト運輸は10月1日から、宅急便の料金を現金払いは1円単位を切り上げた価格にする。電子マネーやスマートフォンによるキャッシュレス決済の場合は切り上げをしない。一方、消費税が非課税で値上げにならないものもある。住宅の家賃や土地の売買、商品券やプリペイドカードの売買などだ。学校の授業料や火葬料も非課税取引に当たるため今回の増税の影響は受けない。ただ、公的医療保険でカバーされる医療費は消費税の課税対象外だが、医療機関が業者から仕入れる物品などは消費税がかかるため、国は10月から診療報酬を増税分引き上げる。初診料は60円、再診料は10円高くなる。 *1-1-3:https://www.nikkei.com/article/DGXMZO50232120W9A920C1MM8000/ (日経新聞 2019/9/26) 424病院は「再編検討を」 厚労省、全国のリスト公表 厚生労働省は26日、市町村などが運営する公立病院と日本赤十字社などが運営する公的病院の25%超にあたる全国424の病院について「再編統合について特に議論が必要」とする分析をまとめ、病院名を公表した。診療実績が少なく、非効率な医療を招いているためだ。ベッド数や診療機能の縮小なども含む再編を地域で検討し、2020年9月までに対応策を決めるよう求めた。全国1652の公立・公的病院(2017年度時点)のうち、人口100万人以上の区域に位置する病院などを除いた1455病院の診療実績をもとに分析した。がんや救急など高度な医療の診療実績が少ない病院や近隣に機能を代替できる民間病院がある病院について「再編統合について特に議論が必要」と位置づけた。424病院の内訳は公立が257、公的が167だった。今後、厚労省は地域の医療計画をつくる各都道府県に対し、地域内の他の病院などと協議しながら20年9月末までに対応方針を決めるよう求める。他の病院への統合や病床数の削減、診療機能の縮小などを25年までに終えるよう要請する。ただ罰則規定や強制力はなく、権限は各地域に委ねられている。特に公立病院の再編や縮小には住民の反発も予想される。改革が進むかは不透明で、実効性を高める施策が必要になりそうだ。政府は団塊の世代の全員が75歳以上になる25年度をターゲットに、病気が発症した直後の「急性期」の患者向けの病院ベッドを減らす「地域医療構想」を進めている。看護師などを手厚く配置するため医療費もかさむのに、病床数は過剰となっているためだ。ただ各地域が医療計画で示した急性期病床の削減率は公立病院全体で5%にとどまっている。このため厚労省は縮小する余地のある過剰な医療の実態を明らかにするため、この春から分析を進めていた。 厚労省が再編の検討を求めた公立・公的病院 【北海道】北海道社会事業協会函館、木古内町国保、国立病院機構函館、市立函館南芽部、函館赤十字、函館市医師会、森町国保、松前町立松前、厚沢部町国保、奥尻町国保、長万部町立、八雲町熊石国保、せたな町立国保、今金町国保、北海道社会事業協会岩内、国保由仁町立、市立三笠総合、国保町立南幌、国保月形町立、栗山赤十字、市立芦別、北海道社会事業協会洞爺、地域医療機能推進機構登別、白老町立国保、日高町立門別国保、新ひだか町立三石国保、新ひだか町立静内、市立旭川、国保町立和寒、JA北海道厚生連美深厚生、町立下川、上富良野町立、猿払村国保、豊富町国保、利尻島国保中央、中頓別町国保、斜里町国保、小清水赤十字、JA北海道厚生連常呂厚生、滝上町国保、雄武町国保、興部町国保、広尾町国保、鹿追町国保、公立芽室、本別町国保、十勝いけだ地域医療センター、清水赤十字、町立厚岸、JA北海道厚生連摩周厚生、標茶町立、標津町国保標津、町立別海、市立美唄 【青森】国保板柳中央、町立大鰐、国保おいらせ、国保南部町医療センター、国保五戸総合、三戸町国保三戸中央、青森市立浪岡、平内町国保平内中央、つがる西北五広域連合かなぎ、黒石市国保黒石 【秋田】大館市立扇田、湖東厚生、市立大森、地域医療機能推進機構秋田、羽後町立羽後 【岩手】国立病院機構盛岡、岩手県立東和、岩手県立江刺、奥州市国保まごころ、一関市国保藤沢、洋野町国保種市、岩手県立一戸、岩手県立軽米、盛岡市立、奥州市総合水沢 【宮城】蔵王町国保蔵王、丸森町国保丸森、地域医療機能推進機構仙台南、国立病院機構仙台西多賀、国立病院機構宮城、塩竈市立、宮城県立循環器・呼吸器病センター、栗原市立若柳、大崎市民病院岩出山分院、公立加美、栗原市立栗駒、大崎市民病院鳴子温泉分院、美里町立南郷、湧谷町国保、石巻市立牡鹿、登米市立米谷、登米市立豊里、石巻市立、南三陸 【山形】天童市民、朝日町立、山形県立河北、寒河江市立、町立真室川、公立高畠、酒田市立八幡 【福島】済生会川俣、地域医療機能推進機構二本松、三春町立三春、公立岩瀬、福島県厚生連鹿島厚生、福島県厚生連高田厚生、福島県厚生連坂下厚生総合、済生会福島総合 【栃木】地域医療機能推進機構うつのみや、国立病院機構宇都宮 【群馬】群馬県済生会前橋、伊勢崎佐波医師会、公立碓氷、下仁田厚生 【茨城】笠間市立、小美玉市医療センター、国家公務員共済組合連合会水府、村立東海、国立病院機構霞ケ浦医療センター、筑西市民 【千葉】千葉県千葉リハビリテーションセンター、国立病院機構千葉東、地域医療機能推進機構千葉、千葉市立青葉、銚子市立、国保多古中央、東陽、南房総市立富山国保、鴨川市立国保、国保直営君津中央病院大佐和分院 【埼玉】蕨市立、地域医療機能推進機構埼玉北部医療センター、北里大学メディカルセンター、東松山医師会、所沢市市民医療センター、国立病院機構東埼玉、東松山市立市民 【東京】国家公務員共済連九段坂、東京都台東区立台東、済生会支部東京都済生会中央、東京大学医科学研究所付属、東京都済生会向島、地域医療機能推進機構東京城東、奥多摩町国保奥多摩、国立病院機構村山医療センター、東京都立神経、国民健康保険町立八丈 【神奈川】川崎市立井田、三浦市立、済生会平塚、秦野赤十字、国立病院機構神奈川、相模原赤十字、東芝林間、済生会神奈川県、済生会若草、横須賀市立市民 【新潟】新潟県立坂町、新潟県立リウマチセンター、新潟県厚生連新潟医療センター、国立病院機構西新潟中央、豊栄、あがの市民、新潟県立吉田、三条総合、新潟県立加茂、見附市立、国立病院機構新潟、厚生連小千谷総合、新潟県立松代、新潟県立妙高、上越地域医療センター、新潟県立柿崎、新潟県厚生連けいなん総合、魚沼市立小出、南魚沼市立ゆきぐに大和、町立湯沢、労働者健康福祉機構新潟労災、佐渡市立両津 【富山】あさひ総合、富山県厚生連滑川、富山県リハビリテーション・こども支援センター、かみいち総合、地域医療機能推進機構高岡ふしき 【石川】国保能美市立、国家公務員共済組合連合会北陸、津幡町国保直営河北中央、町立富来病院、町立宝達志水、公立つるぎ、地域医療機能推進機構金沢 【福井】国立病院機構あわら、坂井市立三国、越前町国保織田、地域医療機能推進機構若狭高浜 【山梨】地域医療機能推進機構山梨、北杜市立塩川、韮崎市国保韮崎市立、北杜市立甲陽、山梨市立牧丘、甲州市立勝沼、身延町早川町国保病院一部事務組合立飯富 【静岡】JA静岡厚生連リハビリテーション中伊豆温泉、伊豆赤十字、国立病院機構静岡てんかん・神経医療センター、JA静岡厚生連清水厚生、JA静岡厚生連静岡厚生、地域医療機能推進機構桜ケ丘、菊川市立総合、市立御前崎総合、公立森町、浜松赤十字、市立湖西、JA静岡厚生連遠州、労働者健康福祉機構浜松労災、共立蒲原総合 【長野】川西赤十字、佐久穂町立千曲、長野県厚生連佐久総合病院小海分院、東御市民、国保依田窪、長野県厚生連鹿教湯三才山リハビリテーションセンター鹿教湯、長野県厚生連下伊那厚生、下伊那赤十字、国立病院機構まつもと医療センター松本、国立病院機構まつもと医療センター中信松本、安曇野赤十字、飯綱町立飯綱、長野県立総合リハビリテーションセンター、信越、飯山赤十字 【岐阜】岐阜県厚生連岐北厚生、羽鳥市民、岐阜県厚生連西美濃厚生、県北西部地域医療センター国保白鳥、国保坂下、市立恵那、岐阜県厚生連東濃厚生、国保飛騨市民、厚生会多治見市民 【愛知】津島市民、あま市民、一宮市立木曽川市民、愛知県心身障害者コロニー中央、みよし市民、碧南市民、中日、国立病院機構東名古屋、ブラザー記念 【三重】三重県厚生連三重北医療センター菰野厚生、三重県厚生連大台厚生、済生会明和、町立南伊勢、市立伊勢総合、桑名南医療センター、亀山市立医療センター 【滋賀】地域医療機能推進機構滋賀、大津赤十字志賀、守山市民、東近江市立能登川、長浜市立湖北 【奈良】済生会中和、奈良県総合リハビリテーションセンター、済生会御所、南和広域医療企業団吉野、済生会奈良 【京都】国立病院機構宇多野、市立福知山市民病院大江分院、舞鶴赤十字、国保京丹波町 【大阪】大阪市立弘済院附属、仙養会北摂総合、市立藤井寺市民、冨田林、済生会支部大阪府済生会新泉南、和泉市立、生長会阪南市民、健保連大阪中央、高槻赤十字、市立柏原 【和歌山】海南医療センター、国保野上厚生総合、済生会和歌山、国保すさみ、那智勝浦町立温泉 【兵庫】兵庫県立リハビリテーション中央、国家公務員共済連六甲、高砂市民、明石市立市民、多可赤十字、公立豊岡病院組合立豊岡病院出石医療センター、公立香住、公立豊岡組合立豊岡病院日高医療センター、公立村岡、国立病院機構兵庫中央、兵庫県立姫路循環器病センター、相生市民、たつの市民、加東市民、柏原赤十字 【鳥取】岩美町国保岩美、日南町国保日南、南部町国保西伯、鳥取県済生会境港総合 【島根】国立病院機構松江医療センター、地域医療機能推進機構玉造、出雲市立総合医療センター、津和野共存 【岡山】備前市国保市立備前、岡山市久米南町組合立国保福渡、総合病院玉野市立玉野市民、せのお、備前市国保市立吉永、労働者健康安全機構吉備高原医療リハビリテーションセンター、瀬戸内市立瀬戸内市民、赤磐医師会、笠岡市立市民、矢掛町国保、国立病院機構南岡山医療センター、井原市立井原市民、鏡野町国保 【広島】北広島町豊平、国家公務員共済連吉島、広島市医師会運営・安芸市民、広島県済生会呉病院、呉市医師会、国家公務員共済連呉共済病院忠海分院、日立造船健保組合因島総合、三原市医師会、府中北市民、国立病院機構広島西医療センター、総合病院三原赤十字、府中市民、総合病院庄原赤十字 【山口】岩国市立錦中央、岩国市立美和、光市立大和総合、周南市立新南陽市民、地域医療支援病院オープンシステム徳山医師会、光市立光総合、美祢市立美東、美祢市立、小野田赤十字、下関市立豊田中央、岩国市医療センター医師会、厚生連小郡第一総合、国立病院機構山口宇部医療センター、山陽小野田市民 【徳島】国立病院機構東徳島医療センター、徳島県鳴門、阿波、海陽町国保海南、国保勝浦、阿南医師会中央 【香川】国立病院機構高松医療センター、香川県厚生連滝宮総合、さぬき市民、済生会支部香川県済生会 【愛媛】国立病院機構愛媛医療センター、宇和島市立吉田、宇和島市立津島、西条市立周桑、鬼北町立北宇和、愛媛県立南宇和 【高知】JA高知、佐川町立高北国保、地域医療機能推進機構高知西、いの町立国保仁淀、土佐市立土佐市民 【福岡】福岡県立粕屋新光園、嶋田、嘉麻赤十字、飯塚嘉穂、労働者健康安全機構総合せき損センター、川崎町立、中間市立、遠賀中間医師会おんが、北九州市立総合療育センター、芦屋中央、宗像医師会、国立病院機構大牟田、飯塚市立 【佐賀】小城市民、国立病院機構東佐賀、地域医療機能推進機構伊万里松浦、町立太良、多久市立 【長崎】日本赤十字社長崎原爆、国保平戸市民、平戸市立生月、市立大村市民、日本赤十字社長崎原爆諫早、長崎県富江、北松中央 【大分】杵築市立山香、臼杵市医師会立コスモス、竹田医師会 【宮崎】地域医療機能推進機構宮崎江南、国立病院機構宮崎東、五ケ瀬町国保、日南市立中部、えびの市立、都農町国保、国立病院機構宮崎 【熊本】国保宇城市民、国立病院機構熊本南、小国公立、天草市立牛深市民、熊本市医師会熊本地域医療センター、熊本市立植木、熊本市立熊本市民 【鹿児島】済生会鹿児島、鹿児島市医師会、鹿児島厚生連、鹿児島赤十字、枕崎市立、南さつま市立坊津、肝付町立、公立種子島 【沖縄】なし *1-2-1:https://www.hokkaido-np.co.jp/article/349451 (北海道新聞社説 2019.9.29) 病院再編リスト 地域事情に配慮足りぬ 厚生労働省は、全国1455の公立病院や日赤などの公的病院のうち、診療実績が乏しく、再編・統合の議論が必要とする424の病院名を初めて公表した。高齢化により膨張する医療費を抑制する狙いがあるという。そのうち道内は111病院中54病院と全都道府県で最も多く、道民生活に与える影響が大きい。道内は面積が広大で、公共交通機関に恵まれず、通院に時間がかかる人も多い。とりわけ冬季はままならなくなる。大都市と過疎地に一律の基準を当てはめ、再編・統合を促すのは無理があろう。対象となった病院や自治体などから反発や戸惑いの声が挙がるのも当然だ。無年金や低年金で暮らす高齢者もいる。弱者の切り捨てにつながる再編・統合は許されない。厚労省は、来年9月までに結論を出すよう都道府県を通じて対象病院に求める方針だ。道は各地の実情を十二分に考慮し、住民一人一人に寄り添い、丁寧に議論を進めてもらいたい。今回、厚労省は2017年度のデータを基に、がんや脳卒中、救急など9項目の診療実績と、競合する病院が車で20分以内の場所にあるかで分析し、判断した。機械的にリストを作成し、一方的に名指しするのは、乱暴だと言わざるを得ない。18年度の医療費は42兆6千億円と過去最高を記録し、団塊の世代が全員75歳以上になる25年度にはさらに大きく膨らむ。医療費削減のため、政府は25年時点の望ましい病床数が全国で約119万床になると推計し、都道府県に計画を策定させた。この通り進めるには、現状より5万床以上減らす必要がある。手術や救急に対応し医療費のかかる「急性期」の病床数を減らし、在宅医療やリハビリ向け病床への転換を促すという。広い道内で急性期病床を減らせば、道民の命に関わりかねない。公立・公的病院は地域コミュニティーの核となる存在だ。強引に再編・統合を進めれば、過疎地の人口減に拍車がかかり、地域崩壊を招く懸念が拭えない。道は、21の医療圏ごとに協議会を設け、再編・統合など地域医療のあり方を検討中だ。医師不足は深刻で、公立・公的病院の多くが赤字経営になるなど課題は山積している。住民の声に耳を傾け、安心できる医療体制の将来像を示してほしい。 *1-2-2:https://373news.com/_column/syasetu.php?storyid=110686 (南日本新聞社説 2019.9.28) [公的病院の再編] 地域実態踏まえ議論を 厚生労働省は、診療実績が乏しく再編・統合の議論が必要と判断した全国424の公立・公的病院名を公表した。鹿児島県内では鹿児島市医師会病院など8病院が対象となった。年々増加の一途をたどる医療費の抑制は待ったなしの課題である。団塊の世代が全員75歳以上の後期高齢者になる2025年が目前に迫り、医療提供体制の見直しは避けられない状況だ。だが、再編されれば適切な医療サービスを受けられなくなるという住民の不安は大きい。政府、都道府県は数字によって機械的に進めるのではなく、地域の実態に十分配慮すべきだ。今回、17年度のデータを基に重症患者向けの「高度急性期」、一般的な手術をする「急性期」に対応できる1455病院を調査。がんや救急医療といった9項目の診療実績と、競合する病院が「車で20分以内」の場所にあるかを分析した。再編・統合検討が必要とされたのは全体の約3割だった。厚労省によると、対象の病院には、廃止や病床(ベッド)削減、機能転換、他の病院への診療科移転などを検討してもらう。来年9月までに結論を出すよう、都道府県を通じて対象病院に要請するとしている。政府は自宅など住み慣れた地域で暮らせるよう「地域包括ケアシステム」の構築を目指している。一方、医療提供体制の見直しでは、民間を含めて全国で124万6000床(18年)ある病院のベッド数を25年に119万1000床まで減らす方針だ。病院のベッドに関しては、少子高齢化などに伴う人口構成の変化に合わせた機能転換が求められている。現状では「高度急性期」「急性期」のベッド数が多く、高齢者にニーズの高いリハビリ向けは不足しており、ミスマッチ是正が課題となってきた。今回、病院名公表に踏み切ったのは、特に停滞している公立・公的病院の再編・統合の議論を加速させる狙いがある。ただ、懸念される問題点は多い。そもそも、へき地や離島にある病院の役割を考えれば、経済合理性重視で評価を下せるものではない。長年頼みにしてきた地域の病院が遠隔地に統合されるとなると住民の不利益は計り知れない。県内で対象となった病院の地元からは反発の声が出ている。公立種子島病院(南種子町)は島中南部の医療拠点だが、再編されれば車で1時間以上かかる西之表市に行かなければならなくなる。交通手段のない高齢者にとっては深刻な問題だ。国の借金や将来世代の負担を考えれば、再編に切り込むのは理解できる。だが、数字を挙げて指摘するだけでは地元は納得しまい。行政と共に住民も加わり、地域医療のあるべき姿について真摯(しんし)に議論することが重要である。 *1-3-1:https://www.tokyo-np.co.jp/article/national/list/201906/CK2019062802000276.html (東京新聞 2019年6月28日) 無給医、50病院に2100人 大半雇用契約なし 大学病院、研究名目で診療 文部科学省は二十八日、労働として診療を行っているのに給与が支払われない「無給医」が、五十の大学病院に計二千百九十一人いたと発表した。調査対象とした医師約三万二千人の7%に上るが、まだ各大学が精査中の医師が千三百四人いて、人数がさらに増える可能性がある。無給医の多くは雇用契約を結ばず、労災保険も未加入だった。各大学は文科省の指導に基づき、給与の支払いや雇用契約の締結を進める。大学病院には、大学院生らのほか、自己研さんや研究目的の医師が在籍し、その一環で診療に携わる場合には給与を支払わない慣習が広く存在する。今回の調査では、診療のローテーションに組み込まれていた場合などを実質的な労働だったとし、給与の支払いがない医師を無給医とした。判断は各大学が専門家らに相談して行った。調査は一~五月、国公私立九十九大学の百八付属病院に在籍する医師と歯科医師を対象に実施。昨年九月に診療に従事した計三万一千八百一人(教員や初期研修医を除く)について、同月の給与の支給状況などをまとめた。無給医と確認された二千百九十一人のうち、合理的な理由なく給与を支払っていなかったのは五十病院のうち二十七病院の七百五十一人。契約上は週二日なのに実際は週四日診療しているような例も含まれ、最大二年間さかのぼって支払う。残る千四百四十人は五十病院のうち三十五病院に所属し、無給の合理的な理由はあるが、診療の頻度や内容を踏まえて今後は給与を支給する。これらとは別に、六十六病院の三千五百九十四人が、ほかの所属先から大学病院で働いた分も含めて給与を受け取っているなど、合理的な理由があり給与を支給しない現状を維持するとした。病院別では、無給医が最も多かったのは順天堂大順天堂医院の百九十七人(対象者の46%)で、北海道大病院百四十六人(同24%)、東京歯科大水道橋病院百三十二人(同62%)が続いた。昭和大歯科病院は百十九人、愛知学院大歯学部病院百十八人で、それぞれ対象者全員が無給医だった。無給医かどうか精査中の千三百四人の内訳は、日本大板橋病院三百二十一人、東大病院二百三十九人、日大歯科病院二百十一人、慶応大病院二百人など。全対象者のうち、合理的な理由なく雇用契約を結んでいなかった医師は千六百三十人、労災保険の対象外だったのは千七百五人だった。多くの無給医は深夜や休日に、別の医療機関でアルバイトなどをして生活費を得ており、過重労働による診療への悪影響などが懸念されている。 ◆医療事故の責任あいまいに <全国医師ユニオンの植山直人代表の話> 文部科学省の調査は大学病院に報告を求める形で実施され、病院によって調査手法や無給医かどうかの判断に違いがある。今回明らかになった結果は氷山の一角で、実際はもっと多いだろう。いくら研修や研究のために病院にいるといっても、免許を持つ医師が診療をし、病院が報酬を得ている以上は賃金が払われるのが当然だ。加えて、雇用契約がなければ、労働時間の管理もなされず、医療事故が起きた際に責任の所在があいまいになることで患者の不利益にもなりかねない。早急な改善が必要で、国もフォローアップしていくべきだ。 <無給医> 大学病院などで実質的に労働の実態があるのに、給料が支払われていないと判断された医師。病院の人件費が限られているため、便宜的に無給とされたり、一部しか支払われなかったりするケースがある。(1)大学院生らが教育や研修名目で働かされる(2)契約した以上に勤務に入れられる-など、形態はさまざま。病院で診察や病棟管理を担う一方、生活費を稼ぐために深夜や休日にアルバイトをして、過労死した医師もいる。 *1-3-2:https://www.tokyo-np.co.jp/article/politics/list/201909/CK2019093002000231.html (東京新聞 2019年9月30日) 調査手法を情報公開 統計不正 総務省が再発防止策 政府の統計不正の再発防止策を話し合う総務省の統計委員会は三十日、会合を開き、毎月勤労統計の重点的な検証結果を盛り込んだ報告書を正式決定した。統計の調査手法などを積極的に情報公開し、透明性の高い作業環境づくりを促すことが柱。外部の目を光らせることによって再発防止につなげる。報告書では、毎月勤労統計を所管する厚生労働省に対して詳細な調査手法の公開に加え、業務マニュアルを整備して全ての職員が作業内容を把握できるようにすることを求めた。特定の職員が長期に業務を担い、不正が見過ごされてきた反省を踏まえた。外部の研究者にとって調査データを利用しやすくする環境整備も促している。不正が発覚した後、過去のデータが一部で保存されておらず再集計が困難になった。このため、必要な情報を電子化して永久保存することを要請。八月に大阪府の調査員による虚偽報告が発覚したことを受け、調査員が業務上の困り事を相談できる窓口も設ける。報告書を受け取った高市早苗総務相は記者団に「統計の品質の向上と信頼性の確保に取り組みたい。厚労省が二度と同じ過ちを繰り返さないのはもちろんだが、統計は国民が合理的な判断をするための重要な情報で全ての府省が対策を進めてほしい」と述べた。 <勤労統計不正> 企業の賃金や労働時間を把握する「毎月勤労統計」で、厚生労働省が不正な調査手法を取っていた問題。2004年から東京都の500人以上の事業所で、本来の全数調査でなく抽出した3分の1程度しか調べていなかった。統計を基に算出する雇用保険や労災保険、船員保険の給付額が本来より低くなり、延べ約2000万人が過少支給になった。雇用形態や学歴など労働者の属性別に賃金を把握する「賃金構造基本統計」でも計画と異なる郵送調査をしていた。 *1-3-3:https://www.nikkei.com/paper/article/?b=20190929&ng=DGKKZO50303850X20C19A9MM8000 (日経新聞 2019.9.29) 米IT人材獲得戦 異状あり、インド系半減 囲い込むGAFA 米国のIT(情報技術)人材の争奪戦に異変が起きている。世界から人材を引き寄せるのが米IT産業の強みだったが、トランプ政権がビザ(査証)発給を厳格にして相対的に賃金が低い案件の承認を一気に絞った。インド系のIT大手での承認が急減した一方、グーグルなど「GAFA」は高報酬をテコに承認を増やし、むしろ人材の囲い込みに拍車をかけている。米国は「H1B」ビザでIT人材などを受け入れてきた。受給者はインド出身が7割に及ぶ。米国での起業を夢見る若者。世界の優秀な人材を選べる企業。米国発のイノベーションの「舞台装置」だ。「オバマ政権なら3週間でとれるといわれていたのに」。インターネットを使った教育事業をシリコンバレーで始めようとした日本人起業家、真田諒さん(35)は頭を抱えた。インド出身の技術者を採用しようとしたが、H1Bの申請がいっこうに受理されない。当局と4カ月にわたるやり取りの末、技術者の年収を当初の8万ドル(約860万円)から13万ドル弱に引き上げ、やっと承認にこぎつけた。トランプ政権は2017年の大統領令でH1Bビザの審査を厳しくした。移民局によると、18年度(17年10月~18年9月)の承認件数は新規と更新の合計で約33万5000件と前年度から1割減った。雇用主企業別では、システム構築や保守を請け負うITサービス企業の急減が目立つ。インドに本社を持つインフォシスとタタ・コンサルタンシー・サービシズ、同国を開発の主力拠点とするコグニザント・テクノロジー・ソリューションズのいわゆる「インド系」大手3社は承認上位の常連だったが、18年度の承認は3社合計で59%減った。かねて「高度人材の名のもとに割安な賃金で労働者を呼び、米国人の職を奪う」との批判もあった。「高学歴の申請を優先する仕組み」(米法律事務所)に変え、米国人と競合しそうな「中技能・中所得」に狙いを定めて発給を絞り込んだ可能性が高い。「成果」は出ているようだ。インフォシスは19年半ばまでの2年間に米国内で新たに1万人を雇用した。インドから大勢のIT人材を連れてくることが難しくなり、代わりに米国に拠点をつくって地元の大学で採用を増やした。対照的に、グーグルなどのGAFAはH1BでのIT人材の獲得を加速させている。4社合計の承認件数は18年度に28%増え、インド系との差が急縮小している。GAFAがビザの申請対象者に示した年収(中央値)は12万~15万ドルとインド系の8万ドル前後を上回り、「賃上げ」も続く。動画配信のネットフリックスも報酬を引き上げて人材獲得を急ぐ。「高技能・高収入」なら審査が通りやすい状況を活用し、したたかに動く姿が浮かぶ。ビザ申請の年収をみると、日本勢はインド系に近い位置にとどまる。世界で人事・報酬制度を見直している日立製作所。カリフォルニア州のデジタル子会社では高報酬の用意を整えつつあるが「日本の本社への配慮もあって制度全体としては踏み込めていない」と人事担当者は漏らす。米国の異変は他の国々にはIT人材を得る好機にもなる。カナダや英国はすぐに人材の囲い込みに動いた。日本も柔軟な給与体系づくりや待遇の改善を急がないと、せっかくの機会を逃しかねない。 <先進医療> *2-1:https://mainichi.jp/articles/20190227/ddm/005/070/039000c (毎日新聞 2019年2月27日) がん新免疫療法 公的保険でどう支えるか 新たながん免疫療法として期待される「CAR-T細胞療法」に使われる製剤の製造・販売が、厚生労働省の専門部会で承認された。今夏にも公的医療保険が適用される。効果は高いが、治療費も超高額なことでも注目されていた新薬だ。こうした薬を医療保険制度にどう組み込んでいくのか。国民皆保険の日本が直面する大きな課題と言える。承認されたのは製薬大手ノバルティスファーマの「キムリア」だ。患者から取り出した免疫細胞に遺伝子操作を加え、がん細胞への攻撃力を高めた製剤で、点滴で体内に戻す。これがCAR-T細胞療法で、キムリアは特定の白血病とリンパ腫の患者の一部が対象となる。 患者数は年間約250人と予測されている。臨床試験では白血病患者の8割で症状が大幅に改善した。 他の病気でも同種の技術を使う治療法の開発が進んでおり、がん治療の新たな柱になる可能性を秘める。ただ、キムリアの臨床試験では重い副作用が出るケースも報告されている。体制が整った医療施設で、慎重に効果を見極める必要がある。キムリアの日本の薬価はこれから決まるが、米国では1回の治療に約5200万円かかる。巨額の開発費に加え、製造工程も複雑だからだ。日本には高額療養費制度があるため、超高額な新薬でも、患者の自己負担には上限がある。一方で、高額な薬の保険適用が拡大すれば、医療財政の圧迫は避けられない。超高額な薬価で話題になったがん免疫治療薬「オプジーボ」の価格引き下げ騒動を教訓に、厚労省は、市場規模が拡大した薬については、薬価の改定時期を2年に1回から年4回に見直した。適切に運用していく必要がある。米国では、キムリアの投与から1カ月後に治療効果が上がった場合に限り、製薬企業に費用が支払われる。企業の新薬開発意欲を保ちつつ、薬剤費の膨張を抑える方策として、日本でも検討の余地がある。貧富の差を問わず、一定の医療が受けられることが皆保険の利点だ。高額だが有効性の高い薬に保険を適用するため、症状の軽い病気に使う薬は患者負担を増やして財政のバランスをとる。そんな観点での国民的な議論も深めるべきだ。 *2-2:https://digital.asahi.com/articles/ASM9M567MM9MULBJ00H.html?iref=comtop_list_sci_f02 (朝日新聞 2019年9月26日) iPS細胞から「ミニ多臓器」初成功 東京医科歯科大 ヒトのiPS細胞から、肝臓と胆管、膵臓(すいぞう)を同時につくることができたと、東京医科歯科大の武部貴則教授らの研究チームが発表した。iPS細胞から、それぞれの臓器がつながった「ミニ多臓器」をつくったのは初めてという。論文は25日付の英科学誌ネイチャーに掲載される。iPS細胞を使ったこれまでの研究は、神経や心臓の細胞といった特定の細胞をつくるものが多かった。武部さんらは2013年、iPS細胞から初めての臓器となる「ミニ肝臓」をつくった。しかし、一つの臓器をつくって移植したとしても、機能が十分に発揮されなかったり長く働かなかったりするという課題があった。研究チームは、iPS細胞から複数の臓器を同時につくれないかと考えた。まず、iPS細胞から前腸組織と中腸組織という消化器系の臓器のもとになる二つの組織をつくった。これをくっつけたところ、境界部分に肝臓、胆管、膵臓のもとになる細胞が出現した。この細胞を培養すると、肝臓と胆管と膵臓がつながったミニ多臓器ができた。受精から1~2カ月の胎児の臓器ほどの大きさという。チームは前腸組織から出るレチノイン酸という物質が、肝臓、胆管、膵臓のもとになる細胞ができるのを促したとみている。実際にヒトに移植するには臓器とともに血管なども同時につくらなければならない。武部さんは「まだ基礎研究の段階だが、10年以内に今回開発した技術を実用化させて患者に届くようにしたい」と話している。 *2-3:https://www.tokyo-np.co.jp/article/living/life/201907/CK2019071902000182.html (東京新聞 2019年7月19日) 細胞シートで歯周病治療 抜いた親知らず捨てずに活用 親知らずが歯周病患者を救う-。抜いた親知らずなどから採取した細胞を培養して細胞シートを作り、患部に貼り付けて歯周病を治療する治験(臨床試験)を、東京医科歯科大大学院の岩田隆紀教授(46)らが始めた。医療廃棄物として捨てられていた親知らずなどを使った新しい再生医療。高齢になっても多くの歯が残れば、生活の質の向上が期待できそうだ。歯周病は歯と歯肉の間に細菌が増え、歯こうが蓄積することで歯茎に腫れや出血を起こす。進行すると歯と歯肉の境目(歯周ポケット)が深くなり、歯を支える歯槽骨を毒素が溶かす。新しい再生医療は、抜いた歯の歯根膜細胞を培養して三層にした細胞シートを、歯周ポケットのある歯根面に移植する。歯根膜は、歯根と歯槽骨をつないで歯を支え、細菌の侵入を防ぐ。シートからは骨形成を促すサイトカイン(タンパク質)が出る。つまりシートが歯根膜の役割をして骨を再生する。移植手術では、歯槽骨が欠けた部分に顆粒(かりゅう)状の骨補填(ほてん)材を入れて歯肉を縫合する。手術は一時間程度。外来で済む。岩田さんらは二〇一一年から、患者自身の抜いた歯で細胞シートを培養して移植する臨床研究に着手した。重症七人を含む十人(三十三~六十三歳の男女各五人)に行った移植では、現在も拒絶反応や痛みなどは起きていない。歯周ポケットの深さは術前の平均五・六ミリから正常範囲の同二・四ミリに。歯槽骨の再生も維持できているという。これを受け、岩田さんらは東京女子医科大歯科口腔(こうくう)外科の安藤智博教授のグループと昨年末から、他人の抜いた歯を使った細胞シートを移植する治験を始めた。既に六十四歳女性など三人に実施。本年度中にさらに三例の移植を行い、二〇年度中に安全性と有効性を検証する。岩田さんによると、抜いた歯一本から一万シートの生産が可能で、一シートで二、三本の移植ができる。現在は七本の歯から培養した約七万製品分の細胞を凍結保存中。岩田さんは「全国の歯周外科にこの治療法が普及すれば、歯周病が引き起こす糖尿病や脳血管疾患が減り、医療費の削減効果も大きい」と話す。 ◆歯磨き、食生活…予防も大切 歯を失う原因として最も多い四割を占めるとされる歯周病。厚生労働省の患者調査では二〇一七年に約三百九十八万人に達する。日本歯周病学会理事の専門医で、東京都内で開業している若林健史さん(62)に、どう防ぐかを聞いた。予防の決め手はフロスや歯間ブラシなども使った歯磨きの励行。菓子や炭酸飲料など糖分の多い食生活を見直すことも重要で、三、四カ月に一回は歯科で歯石の除去をするとよい。喫煙は歯周病のリスクを五~八倍高めるという。「女性には歯周病リスクが三回ある」と若林さん。まず、思春期はホルモンバランスが変化し、口中の細菌が増えやすい。女性ホルモンが増える妊娠・出産期も注意が必要。唾液が減って乾燥しやすい更年期も歯周組織が劣化するという。糖尿病と肥満は歯周病の危険因子であり、逆に歯周病は糖尿病や肥満を悪化させる。歯周病菌は血液を通じて脳梗塞や心臓疾患、誤嚥(ごえん)性肺炎、早産や低体重出産、関節リウマチを招くことが知られている。最近ではアルツハイマー病との関連も指摘される。 *2-4-1:https://www.nikkei.com/paper/article/?b=20191002&ng=DGKKZO50376970Q9A930C1TL1000 (日経新聞 2019年10月2日) 心臓が量産品に変わる日、第7部 医ノベーション(1) 自らの肉体を自在につくる技術を人類がひとたび手にしたら、どんな未来が待っているのだろうか。そんな想像を膨らませ、取材は始まった。羽田空港の駐機場を望む川崎市の研究開発拠点。リコーの研究室で、両手で持てそうな小型プリンターがせわしなく動く。左右に走るヘッド部分から、ぽたぽたとしずくが落ちる。漏れ出たインクではない。1滴ずつが神経細胞を含む液体だ。ヘッドが小刻みに行き来し、絵や文字を印刷する代わりに神経細胞を丁寧に敷き詰める。1~2時間で最大20層ほど積み重なり、約1センチメートル角のサイコロ形をした塊になる。神経細胞は、再生医療の切り札とされるiPS細胞から育てた。この3Dプリンターの技術を使えば、細胞の塊を様々な形に変えたり、異なる細胞を混ぜ合わせたりできる。将来は大脳皮質の一部をつくり、病気やケガで傷んだ脳の治療に役立てる。事務機器のインクジェットプリンターを担当した開発員も加わり、研究は熱を帯びている。 ■1万人の患者が移植を待つ リコーは、必ずしも完全な臓器をつくろうとはしていない。「患者が必要としている機能を提供する」(バイオメディカル研究室の細谷俊彦室長)方針だ。だが「交換可能な臓器」の開発が焦点になっているのは明らかだ。2019年春、イスラエルのテルアビブ大学が3Dプリンターでヒトの細胞を積み上げ、血管まで備えたミニ心臓をつくったとのニュースが伝わった。佐賀大学も、ヒトの細胞から血管を組み立て、人への移植を目指している。本物そっくりの臓器をいかに実現するかは大きな課題だ。3Dプリンターの活用は有力な手立てで、すでに先陣争いが始まっている。3Dプリンターはまず、ものづくりの現場で脚光を浴びた。樹脂などを熱や光で加工し、いとも簡単に立体部品に仕立てる。臓器すらもつくれる時代が間近に迫り、遠くない未来に臓器は「量産品」に変わる。衰えたり傷んだりした臓器は、スペア(予備)の臓器と取り換え、命あるかぎり補える。そうなれば、私たちの肉体は朽ちるだけのものではなくなる。フランス生まれの外科医アレクシス・カレルが血管をつなぎ合わせる技術を究め、臓器移植への道を開いてノーベル生理学・医学賞を受賞したのが1912年。60年代から始まったとされる移植医療は、深刻な臓器不足に直面する。腎不全患者などが望む腎臓移植は、国内では年間1500件前後。約8割が健康な人からの提供で、1万人以上の患者が移植を待つ。量産臓器が既存の移植医療を一変させるのは確かだ。ディスラプション(創造的破壊)のインパクトはそれだけにとどまらない。研究者の一人はいう。「私は歯を器具(インプラント)に置き換えたが、臓器だって同じ。どこか壊れたら取り換えるだけだ。おかしなことではない」。国内外で、肝臓や心臓など内臓の8割以上が臓器再生の研究対象になっている。最先端技術は、肉体をどこまでも入れ替えるだけの潜在力を秘めている。人類は幾多の技術進歩を目の当たりにしてきた。いつの時代も、生まれ落ちた本来の体を取り戻すことが医療の最大の使命だった。今の臓器移植も自らの体の一部を補うだけだ。ところが、これからは自分の肉体が新たな肉体に次々と置き換わる。自分の肉体の大半が新しい臓器で満たされたら、私自身でありえるのか。生まれながらの私ではないのだから、私と名乗ってはいけないのだろうか。人類史上、ほとんど意識したことのなかった問いにさいなまれる。新たな肉体が私でないとしたら、私が私でなくなる日は近づいている。東京大学の中内啓光特任教授は「今から30年もすると、長生きしている人の多くは新たな技術で体を補い、生まれた時のままの体でいる人は少数派になっているだろう」とみる。そして、量産した臓器は、治療の選択肢として珍しくはなくなる。 ■どこまで「自分」でいられるか 中内特任教授は、驚くような方法で自然な臓器をつくろうとしている。ブタの受精卵にヒトのiPS細胞を仕込み、本来はブタの胎児が持つ膵臓(すいぞう)や腎臓をヒトのものに置き換える計画を温める。生まれたブタからヒトの臓器を取り出し、移植を待ちわびる患者を救うのだという。19年秋からはマウスの受精卵にヒトのiPS細胞を入れ、きちんと育つかどうかを調べる実験に取りかかった。私が少しでも私であり続けるため、本人のiPS細胞でできた臓器の作製が最終目標だ。あなたはどこまであなたでいられるのだろうか。哲学に詳しい京都大学の沢井努特定助教は、臓器移植が思うがままにできるようになったとき「外から取り込んだ組織が一定割合を超えたころから、自然(な自分)かそうじゃないかの議論が起こりうるのではないか」と推測する。ただ「心臓の働きを補うペースメーカーを埋め込むと、機械であるにもかかわらず自分の肉体の一部のように愛着をもつ人もいる」とし、臓器を交換しながらも私は私のままと感じる人はいると考えている。東大の中内特任教授の答えはこうだ。「体の大部分が他人から提供された臓器や機械に取り換えられても、脳が置き換えられない限り『自己』の意識は存在する」。防衛医科大学のチームは最近、血小板や赤血球の働きをする人工血液を開発した。大量出血で死にそうな10匹のウサギに「輸血」したところ、6匹の命が永らえたという。人工なので血液型とは無縁だ。研究成果が公になると「血液型占いはどうなっちゃうの?」「輸血したら自分じゃなくなっちゃう?」と多くの反響を呼んだ。技術の進歩によって現代人が自問自答しなければならないテーマがまた1つ増えた。 *2-4-2:https://www.nishinippon.co.jp/item/o/500209/ (西日本新聞 2019/4/5) ブタを使って人の腎臓再生 慈恵医大、iPS細胞で 東京慈恵医大と大日本住友製薬は5日、人工多能性幹細胞(iPS細胞)とブタの胎児組織を使って、人の体内で腎臓を作る再生医療の共同研究を始めたと発表した。サルで安全性や効果を確認した後、3年後に人での臨床研究に進み、2020年代に実用化を目指す。慈恵医大の横尾隆教授は「将来的に臓器移植に代わる治療法にしたい」と話している。ただブタの細胞を体内に入れることから予期せぬ問題が起こる懸念があり、慎重な実施を求める声もある。腎臓は、尿管や糸球体など複雑な構造を持つため、iPS細胞から作るのは難しいと考えられてきた。 *2-4-3:https://www.nishinippon.co.jp/item/o/506443/ (西日本新聞 2019/4/28) ブタ体内で人の膵臓、iPS利用 東大が年度内にも実施、国内初 東京大の中内啓光特任教授は28日までに、人工多能性幹細胞(iPS細胞)を使って、ブタの体内で人の膵臓をつくる研究を実施する方針を明らかにした。将来、移植医療用として使うのが目的。学内の倫理委員会と国の専門委員会による2段階審査で認められれば、2019年度中にも国内で初めて人の臓器を持つ動物をつくる実験に着手する。臓器移植を希望する人に対して、提供者が少ない状態は慢性的に続いており、中内氏は「まずは品質を確かめる。10年以内に治療に役立てたい」と話している。 *2-4-4:https://www.nikkei.com/paper/related-article/tc/?b=20191002&bu=・・・ (日経新聞 2019/9/16) 再生医療 細胞除去し「骨格」だけ活用 京大は皮膚/慶大が肝臓 再生医療などによる病気治療に、組織や臓器の骨組みだけを活用する研究開発が進んでいる。再生医療では幹細胞を目的の細胞に育てて移植する研究が多いが、臓器まで作るのは難しい。このため組織の細胞を薬などで除去する脱細胞化技術を使い、残った骨格を移植することで早期の臨床応用につなげる狙いだ。京都大学の森本尚樹教授と国立循環器病研究センターの山岡哲二部長らは生まれつき大きなほくろを持つ「先天性巨大色素性母斑」患者の皮膚を再生する臨床研究を実施中だ。放置すると悪性黒色腫になる恐れがある母斑は皮膚の真皮部分にあるが、細胞培養技術でも真皮の再生は難しい。新手法は患部を切り取り2000気圧で10分間処理する。母斑も含め細胞は死ぬが真皮組織の骨格は残る。これを患部に戻す。後日、患者の培養した表皮を移植する。「真皮がないと表皮は定着しないため、母斑組織を殺した上で真皮を再利用する」(森本教授)。現在までに10例実施。真皮に血流が復活し皮膚全体も機能しているのを確認した。1年の経過観察を終え、治療効果を評価中だ。慶応義塾大学の八木洋専任講師、北川雄光教授らは肝臓の新しい再生医療の実現を目指す。肝臓を界面活性剤などで脱細胞化して洗い流すと、臓器の立体構造を支える骨格だけが残る。肝臓内の血管や管の構造も維持されている。そこに人のiPS細胞から育てた肝細胞や血管内皮細胞などを入れれば大型の立体臓器が作れ、血管をつなぐことができると考えた。日本人の肝臓と大きさや構造が似ているブタの肝臓から骨格を作る想定で10~15年後の実用化が目標だ。現在は日本医療研究開発機構の支援を受け実験を重ねている。iPS細胞から肝臓細胞を作る技術を持つ大阪大学の水口裕之教授の協力も得て進めている。八木講師は「重症の肝硬変患者向けに、生体肝移植とは異なる新たな移植治療を普及させたい」と話す。阪大の澤芳樹教授らは心臓移植を受けた患者などから不要になった元の心臓弁を提供してもらい、脱細胞化し弁の構造だけを残して別の患者に再利用する手術を臨床研究として実施している。動物の弁などを利用する人工心臓弁に比べて耐久性が高いと考えられる。移植した患者自身の細胞が脱細胞化弁に入り込んで自己組織化されるため拒絶反応も起きにくい。医師主導臨床試験(治験)を計画中だ。脱細胞化技術は死亡した人から提供された臓器や骨、皮膚などを治療に用いる移植医療が盛んな米国で進んでいる。東京医科歯科大学の岸田晶夫教授は「約20年前から製品化され始めた」と話す。日本でも厚生労働省が2019年5月に製品評価のためのガイドラインを公表した。作成に携わった岸田教授は「海外製品が数多く入ってきたときに評価しやすいような枠組みを作った」と話す。そのうえで「自国製品を作らないと海外に後れを取る」と危機感を募らせる。iPS細胞や免疫研究など日本が強みを持つ分野と組み合わせた研究開発が競争力につながると訴える。 *2-4-5:https://www.nikkei.com/paper/related-article/?b=20191002&c=DM1&d=0&nbm=・・ (日経新聞 2019年10月2日) 可能性と倫理のはざまで 創造的破壊の陰には、端緒となる大発見や研究成果がある。人類が肉体を補い続ける新たな手段を獲得し、さらに高みに上らんとできるのは、あらゆる細胞に育つiPS細胞が登場したからだ。iPS細胞は、京都大学の山中伸弥教授が2007年にヒトの細胞での作製に成功し、12年にノーベル生理学・医学賞を受賞した。全国約1800人を対象とした内閣府の調査(17年)では、iPS細胞など再生医療に関するイノベーションによって病気やケガなどの治療技術が進歩すると考える人が9割を超えた。14年には、日本の理化学研究所などが目の難病「加齢黄斑変性」の患者にiPS細胞から育てた細胞を初めて移植した。一般の人々の目に映る医療の姿は、iPS細胞の誕生前後でがらりと変わった。異次元のイノベーションは破壊や急速な変化を伴うだけに、それまでの時代とのあつれきは避けられない。人の臓器を「量産」する試みには、期待や畏怖の念などさまざまな反応が寄せられる。東京大学の中内啓光特任教授の研究は今でこそ国も認めるが、10年に構想を発表したときは世界で議論が巻き起こった。京都大学iPS細胞研究所上広倫理研究部門の藤田みさお特定教授は「動物を使ってヒトの臓器の作製を目指す研究は新しく、議論すべき対象になっている」と指摘する。地殻変動を引き起こしたiPS細胞の「生みの親」である山中教授はどんな思いなのだろうか。山中教授が監修した書籍「科学知と人文知の接点」(弘文堂)に、複雑な心境が垣間見える。ヒトのiPS細胞をつくった後の苦悩を明かし、「大きな倫理的課題を生み出したことに気づき茫然(ぼうぜん)としたことを覚えている。(中略)どのような研究にも、光と影がある。うまく使えば人類の福音となるが、使い方を誤ると人類の脅威となる」と吐露した。イノベーションは、その後の新しい時代を生きる人類に相応の責任と覚悟を迫っている。 <精神医療における過剰診断と人権・教育> PS(2019年10月4日追加):*3-1の発達障害という言葉を近年よく聞くようになったが、これらが“病気”として統計に現れるようになったのは、下の図の上の段の左図のように平成18年以降であり、それまではなかった。さらに、*3-1は、診断レベルとされていないが本来は診断レベルの「グレーゾーン」があるとしており、その障害の中には外見上は健常者にみえるタイプがあり、「彼らは他者との違いが理解できるため最もつらい思いをしている」などとしているが、外見上、健常者に見えるのなら何ら問題はない上、DNAが違うのだから他者と違うのは当然だ。さらに、上の段の中央の図のように小学生の数が減っているのに、上の段の右図のように、“障害者”を増やして特別支援教育をすることの方が大きな問題である。 なお、*3-1は、ASDの特性を①物事や手順へのこだわりが強い ②コミュニケーションが苦手 ③予想外のことが起こるとパニックを起こす ③ADHDには、落とし物・忘れ物が多い ④じっとしているのが苦痛 ⑤感情を抑えられない ⑥全てにバランスのとれた人はいないので、誰もがグレー としているが、この特性の捉え方自体が躾や習慣の悪さを正当化しながら、“普通(バランスよく不完全?)”が最善だという信仰のような考え方をしている。しかし、このようにして特別支援教育を受ける子どもを増やせば、“普通”の人には理解できない突き抜けた才能を活かすことはできないし、その子の機会を奪うことにもなる。 このように何でも精神障害に仕立てた結果、日本は精神病患者の在院日数が下の段の左図のように先進諸外国と比較して飛びぬけて長く、さらに、*3-2のように身体拘束もしており、これは人権侵害である。また、下の段の右図のように、日本は人口当たりの精神科ベッド数が先進国最多であり、問われるべきは日本人の良識・精神障害者に対する差別意識・日本の精神医療の在り方・精神科ベッド数の多さなのだ。 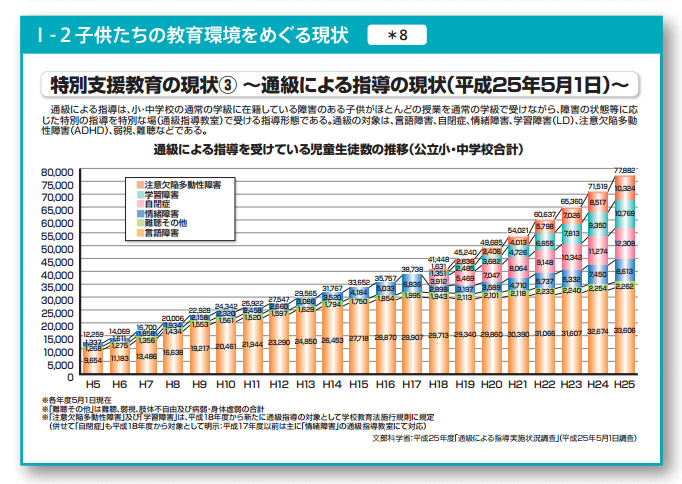 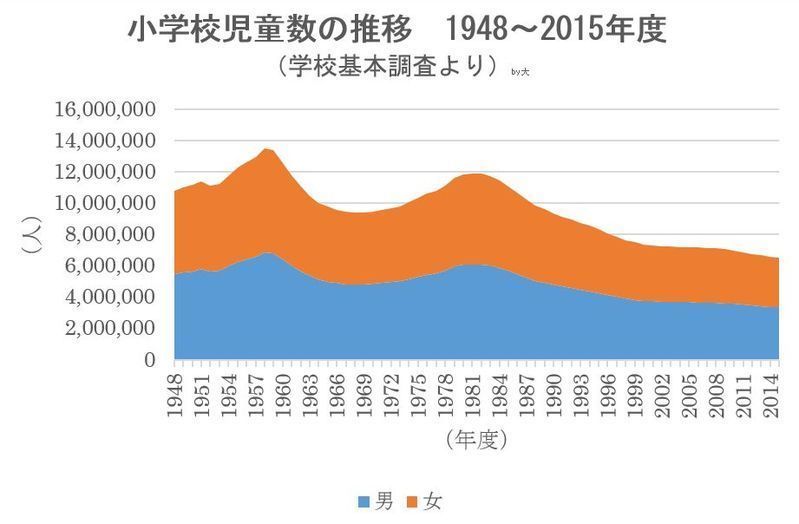 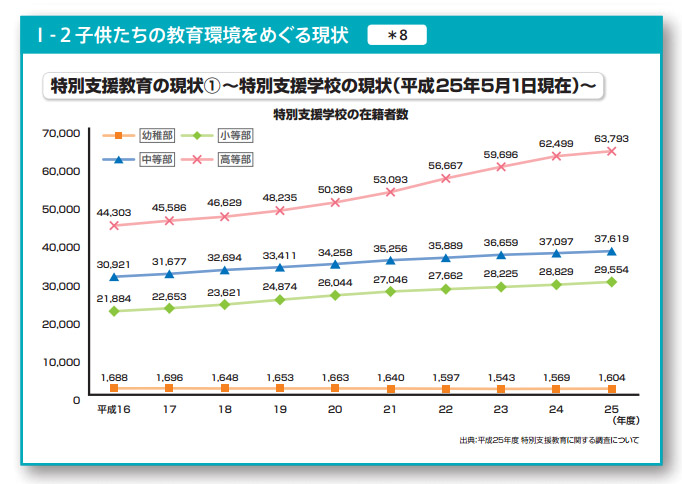 障害別通級指導の児童生徒数 小学校児童数の推移 段階別特別支援学校在籍者数 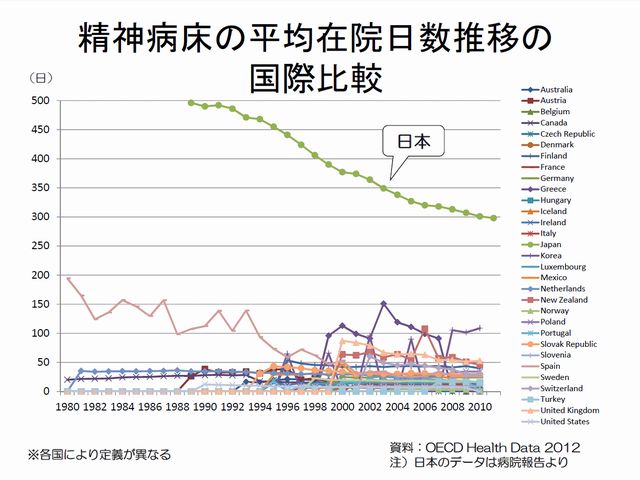 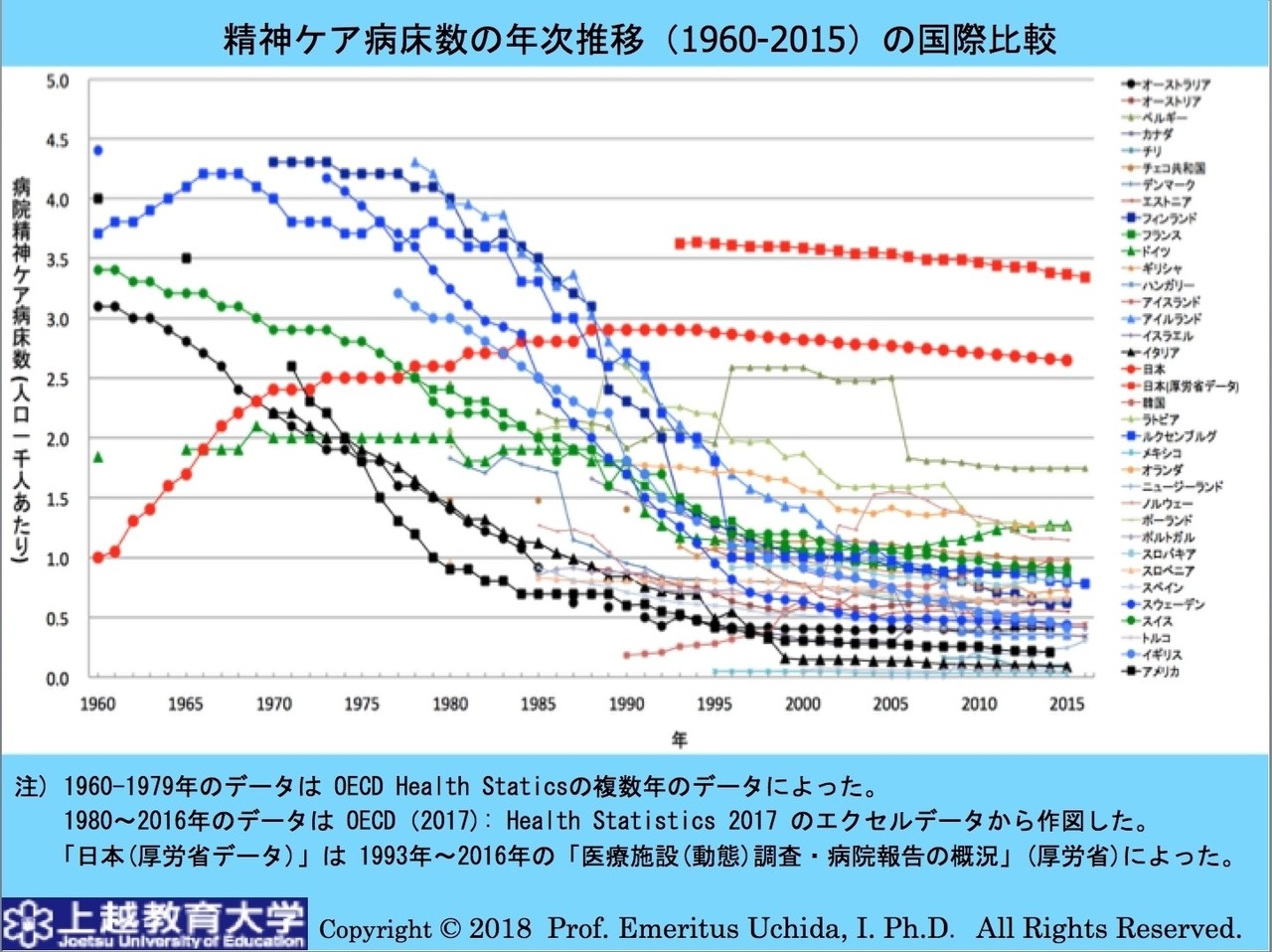 精神病床の平均在院日数推移国際比較 精神ケア病床数推移国際比較 *3-1:https://www.sankei.com/west/news/190824/wst1908240003-n1.html (産経新聞 2019.8.24) 発達障害の「グレーゾーン」 実際には診断レベルも 見落とされやすいタイプのASD 発達障害をめぐり、近年、「グレーゾーン」という言葉がよく使われるようになった。一般的に、発達障害の傾向はあるが診断レベルではないことを意味する。だが専門家からは、本来であれば診断レベルにありながら見落とされているケースもあると指摘する声も。特に発達障害の一つ、自閉症スペクトラム障害(ASD)の中には、外見上は健常者にみえるタイプがあり、「彼らは他者との違いが理解できるために、最もつらい思いをしている」と訴える。 ■ある意味、誰もがグレー 発達障害は、ASDや注意欠陥・多動性障害(ADHD)などの総称。主な特性として、ASDには、物事や手順へのこだわりが強い▽コミュニケーションが苦手▽予想外のことが起こるとパニックを起こす。ADHDには、落とし物・忘れ物が多い▽じっとしているのが苦痛▽感情を抑えられない-などがあるが、人によってさまざまだ。「人はだいたい、ASDかADHDのどちらかだ」と話すのは、発達障害を専門とする「どんぐり発達クリニック」(東京)の宮尾益知(ますとも)院長。誰もがASDやADHDの素質を部分的に持ち、それが特技や仕事の向き不向きにつながるもので、「全てにバランスのとれた人はいない。そういう意味では、誰もがグレーといえる」。ただし、その素質のために社会生活に支障をきたしている場合は「障害」と診断され、必要な支援を受けることができるようになるとする。 ■ASDの中の3タイプ だが、実際に医師らからグレーゾーンとされている人について、発達障害に詳しい京都大の十一元三教授は「専門医が診れば発達障害、特にASDの診断がつく人が多い」と指摘する。 *3-2:https://www.kyoto-np.co.jp/info/syasetsu/20190218_4.html (京都新聞 2019年2月18日) 精神科の拘束 医療の在り方見直しを 精神科病院で手足をベッドにくくりつけるなどの身体拘束を受けた入院患者が、10年間で2倍近くに急増していることが厚生労働省の調査で分かった。2017年度の年次調査によると、全国で1万2千人強にのぼる。調査方法が変わったため単純比較はできないものの、03年度の5千人強から増加の一途だ。施錠された保護室に隔離された患者も1万3千人近くに増えている。本来は極めて限定的な場合だけに認められる身体拘束が、安易に行われている可能性がある。拘束は、患者がさらに精神的に不安定になる悪循環を招く。人権侵害の恐れにとどまらず、長期間の拘束によるエコノミークラス症候群などで死亡し、訴訟になるケースも起きている。問われているのは、日本の精神医療の在り方である。日本は人口当たりの精神科ベッド数が先進国で最多であり、必要がないのに長期入院を続ける「社会的入院」が生じやすいとされる。平均入院日数も、身体拘束の期間も突出して長い。諸外国では施設を脱して地域で暮らしながら治療する流れが一般的だ。イタリアのように精神科病院をなくした国もある。身体拘束が増えるのは逆行している。厚労省は「増加の原因は分析できていない。不要な拘束などをしないよう引き続き求めていく」としている。だが、実態を詳しく調査し、状況の改善に本腰を入れるべきではないか。拘束が適切かどうかを第三者が検証できる仕組みが求められる。「閉鎖的」と言われがちな日本の精神医療を見直し、透明化するきっかけとしてほしい。現場の人手不足が身体拘束の一因との声もある。一般病床と比べて少ない医師や看護師の配置を増やす必要がある。さらに気になるのは、患者に対する意識の問題だ。「(患者への対応のため)精神科医に拳銃を持たせてくれ」。昨年6月、日本精神科病院協会の会長が機関誌に、部下の医師のそんな発言を引用して載せていたことが問題となった。精神疾患はいつ、だれが発症してもおかしくない。認知症による入院も増えている。それなのに、日本では患者に対する差別意識が残り、精神医療の問題をタブー視して遠ざける感覚も根強いとされる。身体を拘束される人が増える社会は健全とはいえない。一人一人が関心を持ちたい。 PS(2019年10月5、6、7日追加):*4-1のように、佐賀県基山町に対馬藩の藩校名をとった東明館中高一貫校があり、佐賀県が教育に力を入れているのはよいことだ。その生徒数が中高で370人しかおらず定員(900人)を大きく割り込んだのは、近くに佐賀西高校・弘学館高校などの進学校が多く、生徒や保護者がより進学実績の高い高校を選択するのが原因であって、つめ込み教育をするのが原因ではない。早稲田佐賀中高一貫校は、一定割合の生徒が早稲田大学に入試なしで進学できるのが人気を博している大きな理由だ。しかし、知識も理論も、初等中等教育で学ぶことはしっかり身に着けておかなければ大学に行っても授業内容を吸収できない。つまり、知識をつめ込むのがいけないのではなく、知識を背後にある理屈も考えずに丸暗記するのが理解も応用的展開もできないためいけないのであり、これでは優れた研究開発など望むべくもない。従って、先生の要件は、知識を背後にある理屈とともにわかりやすく解説でき、生徒にも自ら考えることを促せる人で、そのための実力と識見を有していること になるのである。 このような中、*4-2のように、目黒虐待死事件で、父親が「①理想を押しつけた」などと弁解しているが、「②勉強してなかった」「③食事をいっぱい食べてた」と聞いて、5歳の子どもに食事制限を始め、死ぬほどの暴力を振るったのがこの事件である。このうちの②については、まだ5歳であることを考えれば文字を書けるだけでも上出来で、③については、幼児や成長期の児童・生徒に栄養バランスを考えて食事を多く食べさせるのが基本中の基本であるため、食事制限をするのは母親も含めて無知すぎる。そのため、①のように、「理想を押しつけた」とするのは、「理想」の内容が疑問である上、「理想」という言葉に失礼だ。つまり、このような栄養学の基礎知識は中学・高校の家庭科で教えているため、きちんと勉強して理解し覚えておくことが、判断を間違わないため誰にとっても必要なことなのだ。 しかし、児童相談所も「忙しかった」「引っ越して前の児童相談所から情報が来なかった」等の弁解が多く役に立っていなかったが、*4-3のように、改正児童福祉法で2022年4月(先の話)から全ての児童相談所に医師の配置が義務付けられて医療と連携することになり、法医学者が関わって虐待を早期発見できるようになったのは進歩だ。今後は、親に育てる力がなく危うい目にあっている子を親から引き離した場合に、きちんと育てられるシステムの整備が必要だ。 この子育てシステムには、現在は乳児院・児童養護施設(86.6%利用)と里親制度(13.3%利用)があり(https://npojcsa.com/foster_parents/index.html 参照)、「里親制度」とは、育てることができない親に代わって一時的に家庭内で子を養育する制度で里親と子の間に法的な親子関係はなく、実親が親権を持ったまま里親に里親手当てや養育費が自治体から支給されるものだ。一方、「養子縁組」は民法に基づいて法的な親子関係を成立させる制度で、養親が子の親権を持ち養育費等は支給されない(https://www.nippon-foundation.or.jp/what/projects/happy_yurikago/infographics 参照)。私は、親に子を育てる能力や判断力がない場合には、「養子縁組」の方が子のためになると思うし、自分の子は既に家を離れて部屋も空いているのでもう1~2人養子を育ててもよいと思う夫婦は少なからずいると思うが、そのためには幼保無償化・義務教育の無償化をはじめ高等教育の低コスト化が必要なのである。そのため、*4-4のように、たいした所得でもないのに「所得が高い」とターゲットにして小さな“不公平”を言い立てるのではなく、子を育てるのに多額の金がかからない社会にすべきだと考える。 なお、*4-5には、「①これまで保育料に含まれていた副食費が無償化対象外になった」「②自治体が担ってきた徴収業務を直接保育園が行うことになった」「③これまでも絵本代など保護者から月千円前後を徴収してきた」「④副食費の徴収に口座振替を活用する園がある」「⑤副食費を巡っては『子育て支援の充実』『施設側の負担軽減』を理由に自治体が独自に助成するケースもある」等が書かれているが、食事は栄養バランスが大切なのに、食費を主食費と副食費に分けたり、主食を家から持参させたりするというのには呆れた。何故なら、子の成長にはむしろ“副食”の蛋白質・カルシウム・ビタミン類の方が重要であるし、“主食”を家から持参させれば保護者は手を省けないからである。さらに、③がこれまで保育料に含まれていなかったというのにも驚いたが、保育園も③のように集金していたのなら集金はできるので、②は問題なく、④のように口座振替を使う方法もある。また、ふるさと寄付金を活用して、⑤のように子育て支援を充実させるのも地域色が出てよいだろう。 さらに、*4-6のように、北海道新聞が社説で、「質の悪い保育の悪影響は成人後にも及び、国の基準は3~5歳では先進国の水準に及ばないため、子どもの健全な発達を保障する幼児教育や質の確保も緩みなく」としており、今後は質の高い幼児教育という視点も重要である。 *4-1:https://digital.asahi.com/articles/DA3S14206205.html (朝日新聞 2019年10月5日) (けいざい+)続・奇跡の高校:4 学校再建、佐賀でも託され 「お願いがあるのですが……」。札幌新陽高校(札幌市)校長の荒井優(44)に5月、旧知の立命館慶祥高校(北海道江別市)の校長から連絡が入った。佐賀県基山町にある私立東明館中学、高校の理事長になってくれないかという。新陽高校を再建した手腕を買われてのオファーだった。札幌から佐賀まで1700キロ、片道6時間。新陽はようやく黒字化が見えたばかり。相談すると新陽の全員が反対だった。だが荒井は「むげにできない」と7月、東明館の理事長を兼務した。福岡県境にある基山町は旧対馬藩の飛び地で、東明館は対馬藩の藩校名をとって1988年に開学。中高6年制の進学校で、卒業生の1割は医師だ。しかし、この10年余は生徒数が減り、進学実績も振るわない。周辺の久留米大附設(福岡県久留米市)や弘学館(佐賀市)が男子校から共学になって人気を集め、早稲田佐賀(佐賀県唐津市)や上智福岡(福岡市)など有名大の系列校もできた。東明館の生徒数は中高合わせ370人で、定員(900人)を大きく割り込む。2015年から立命館の支援を受けてきたものの、危機的な状況は、荒井が新陽の校長に就任したときと似ている。荒井にとって縁がある土地だ。基山町の隣の鳥栖市は、かつて仕えた孫正義の故郷。ソフトバンク時代には、福島第一原発事故の被災者を九州に避難させる計画作りにもかかわった。孫は子どものころ、ほかの子に解き方を教えるのが得意で、先生になるのが夢だった。荒井は偶然にも、かつてのボスの夢を追う。東明館理事長に就いたことを孫にメールで伝えると、「すごいね! 頑張って」と返信がきた。まず生徒を増やさなければならない。荒井は9月21日、東明館のオープンスクールで「21世紀型進学校をめざします」と来場者に語りかけた。九州の進学校では、朝からの補習や1日7コマの授業など「つめ込み教育」をするところが珍しくない。そこで来年度に新設するのが、新陽でも採用した「探究コース」。暗記重視の座学ではなく、生徒が自主的にテーマ設定し、課題解決を目指す学習だ。従来の教育熱心な保護者だけでなく、今までの教育に飽き足らない層を取り込むことも狙っている。見学に来た小5の父は「つめ込み式じゃないのが魅力」と荒井にひかれた。小6の孫の進学先として検討する祖父母も「Tシャツ姿の理事長さんが面白そう」。知名度も実績もこれからだが、荒井に助言する京都造形芸大副学長の本間正人は「いろんな人を巻き込む魅力と引力が桁外れ。今後の教育界を背負う五指に入る」と彼を買う。「折り入ってお話が……」。荒井のもとに学校再建を託したいという依頼がその後も舞い込んでいる。 *4-2:https://digital.asahi.com/articles/DA3S14206334.html (朝日新聞 2019年10月5日) 父「理想、押しつけた」 目黒虐待死、法廷で謝罪 東京都目黒区で船戸結愛(ゆあ)ちゃん(当時5)が虐待死したとされる事件の裁判員裁判が4日、東京地裁であった。保護責任者遺棄致死などの罪に問われた父親の雄大被告(34)は、亡くなる直前の結愛ちゃんの気持ちを検察官に問われ、「言い表せない深い悲しみ、怒りの中にいたんじゃないか」と陳述。「親になろうとしてごめんなさい」と泣きながら謝罪した。雄大被告は「思い描いた理想を結愛に押しつけてきた。エゴ(自分勝手)が強すぎた」と事件の原因を分析。結愛ちゃんが「ゆるしてください」などと書いたノートを見た感想を問われると、「私の機嫌をとるためだけに書かされたという印象」と答えた。雄大被告によると、2016年4月、公園でシーソーの乗り方も知らず、さびしそうな表情を見せた結愛ちゃんに「父親が必要だ」と思い、母親の優里(ゆり)被告(27)と結婚。「笑顔の多い明るい家庭に」と理想を描いたが、血のつながりがないことを負い目に感じ、それをはね返そうと必要以上にしつけを厳しくした。歯磨きや「食事への執着」について結愛ちゃんを直接しかるようになり、改まらないと「焦りやいらだちが暴力に向かった」。雄大被告は仕事を求めて香川県から東京都に転居。18年1月に東京で母子と合流した後、結愛ちゃんから「勉強してなかった」「食事をいっぱい食べてた」などと聞いて怒りが爆発し、食事制限を始めたという。2月下旬には、勉強を命じたのに無視して寝ようとしたことに激怒。馬乗りになって騒がないように口をふさぎ、「謝れ」と怒鳴ってシャワーで水を浴びせ、顔を複数回殴ったと説明した。死亡直前、嘔吐(おうと)を繰り返した結愛ちゃんを病院に連れて行かなかったことについては、「虐待の発覚を恐れる保身の気持ちが強かった。ありえない判断だった」と反省の弁を述べた。一方で、香川の児童相談所の職員から面会時に「血がつながってないから(実子の弟と)差別しているのでは」と言われたと不満をあらわに。児相を信頼できず、転居先の東京の住所を教えなかったと明かした。 *4-3:https://www.nishinippon.co.jp/item/n/548492/ (西日本新聞 2019/10/4) 法医学の目 虐待見逃さない 傷の原因を見極め/人手不足が課題 児童虐待が深刻化する中、遺体解剖のイメージが強い法医学者が関わり子どもの命を救おうとする取り組みが始まっている。傷やあざから原因を特定する専門性を生かし、虐待が疑われる子どもの早期保護や支援につなげる。6月に成立した改正児童福祉法では、2022年4月から全ての児童相談所に医師の配置を義務付けるなど、医療との連携は欠かせなくなっている。児相関係者は「虐待の見逃しを防ぐため、科学的視点で助言をくれる心強い存在」と期待を寄せる。 * 「園児の顔にあざがある」。長崎県内の保育施設から、長崎市の県長崎こども・女性・障害者支援センター(児相)に通告があった。幼児は「パンチしたの」と話すばかりで要領を得ない。児相は虐待を疑い、幼児を一時保護した。父親は「寝ぼけて家具にぶつけたのだろう」と説明したが、児相は不審に思い長崎大法医学教室に連絡した。幼児のあざを確認した法医学者の意見は「歩いている時に打ってできるものではない。押されたり蹴られたりした反動で何かにぶつかるなどしてできた可能性がある」。大人の力が加わっている疑いが強まった。児相は身体的虐待があったと判断して支援を継続。定期的に面会する中で、父親は暴力を認めたという。近所の住民から「泣き声が激しい」と通告を受けた別のケースでは、児相職員が保育施設で幼児の体を確認すると、あざのような皮膚の変色が複数あった。写真を撮り、同教室にメール送信。法医学者が写真を見た上で、施設に駆け付け目視すると、あざではなく悪化した湿疹と分かった。 ** 今年6月に札幌市で2歳女児が衰弱死、8月には鹿児島県出水市で4歳女児が溺死した事件があった。児相などの行政機関が傷やあざを把握しながら一時保護につながらず、幼い命が失われるケースは後を絶たない。幼児は自ら説明できず、学齢期でも親から口止めされたりかばったりして虐待の痕跡を隠そうとしがちだ。大人が正しく見極める必要があるが、児相職員も含め経験が十分ではない。見逃しを防ごうと、長崎県では約10年前から長崎大法医学教室と2カ所の児相が連携し始めた。病院や保育施設などから通告を受けた児童相談所が判断に迷ったら、法医学者に傷の写真を見てもらったり、目視で確認してもらったりする。昨年は22人、今年は8月末までに17人の子どもが対象になった。「軽傷で『自分でぶつけた』などと保護者に流ちょうに説明されると、職員は納得してしまいがちだ。法医学者の科学的な見解があると、確信を持って支援や保護を始められる」と柿田多佳子・同センター所長(60)は意義を強調する。同教室の池松和哉教授(48)は「子どもは傷の治りが早く、悠長に様子を見ていては虐待の兆候を見落とし、支援のタイミングを逃してしまう。親子を支えるきっかけになれば」と話す。福岡市こども総合相談センター(児相)も、九州大と福岡大の法医学者に診察を委嘱する形で同様の取り組みを行い、昨年は26人の子どもについて意見を聞いた。福岡県久留米児相(久留米市)や同県大牟田児相(大牟田市)なども年に数件、法医学者の力を借りることがあるという。千葉大病院(千葉市)は昨年7月、児相や警察が虐待の疑いで保護した子どもを法医学専門の医師が診察する「臨床法医外来」を、全国で初めて開設した。 *** 今年3月に閣議決定された新たな虐待防止策には、児相と法医学者などとの連携強化も盛り込まれた。ただこうした取り組みを全国に広げるには課題がある。日本法医学会によると、司法解剖などの実務に携わる法医学者は約200人。警察が、18年に事件事故や自殺で死亡し「異状死」として取り扱った遺体約17万体のうち、死因究明のために解剖されたのは約2万体で約12%(警察庁調べ)。“本業”も十分カバーできていない中で、「虐待予防に人手を割く余裕はない」との声が現場から上がることもあるという。児相に協力している同学会前理事長の池田典昭九州大教授(63)によると、親が「風呂場で熱いお湯がかかった」と説明しても、服の上から熱湯をかけなければできないやけどの特徴が見られたりする。傷痕から受傷の経緯を分析するのは、小児科医や外科医では難しい。池田教授は「まず人手不足を解消する必要があるが、命を救うために法医学ができることはたくさんある」と話している。 *4-4:https://www.kyoto-np.co.jp/info/syasetsu/20191006_3.html (京都新聞 2019年10月6日) 幼保無償化 不公平をなくす見直しを 幼児教育・保育の無償化が始まった。消費税率10%への引き上げに合わせ、増収分の一部を活用した少子化対策だ。安倍晋三政権が掲げる「全世代型」社会保障の看板政策といえる。認可保育所や幼稚園、認定こども園に通う全ての3~5歳児と、住民税非課税世帯の0~2歳児の保育料が原則無料になった。子育て費用が軽くなるのは保護者にとって助かるだろう。ただ、政権主導で急ごしらえした制度と保育現場にずれが多く、不安を残したままのスタートとなったのは否めない。象徴的な問題の一つが、給食の副食(おかず)費の扱いだろう。副食費はこれまで保育料に含まれていたが、国は無償化の対象外として非課税世帯などを除いて実費負担を求めたからだ。保育料は、収入に応じて段階的に設定されてきた。低所得者は以前から減免されており、無償化の恩恵は小さいのに定額の実費が増えると負担感は重い。かえって出費超となる「逆転現象」の恐れもある。こうした事態を防ぐため、京都府は9月議会で新たに市町村による副食費支援への助成費を設けた。どこまで負担軽減をするかは市町村の判断で、地域格差が広がる可能性もある。無償化される幼保施設の線引きにも不満が根強い。インターナショナル校や民族学校は「各種学校」だとして対象外にされたが、保護者らは「同じ権利を認めて」と訴えている。希望しても認可施設に入れない待機児童は恩恵がないばかりか、状況の悪化が危惧される。全国の待機児童は4月時点で約1万6千人、「潜在的」な待機も約7万4千人いる。さらに無償化が新たな保育需要を掘り起こし、自治体による受け皿拡大が追いつかない恐れが高い。このため国は無償化から当初は外していた無認可保育施設を5年期限で補助対象に加えた。独自財源で補助上限額を引き上げるなどする自治体も多い。だが、保育士の数や設置面積などが不十分な無認可に広げることで、子どもの安全や保育の質の低下が懸念されている。京都市は補助期間を1年半に短縮し、無認可施設が早期に国基準を満たすよう促す方針だ。保育士不足は全国的に深刻さを増している。資格を持つ「潜在保育士」の掘り起こしなど官民挙げた確保策が必要だろう。一部の保育所や幼稚園では無償化に合わせ、「便乗」が疑われる値上げも見られた。理由に挙げられる保育士の待遇改善や環境整備に使われているか、行政はしっかり監視してほしい。不安が拭えないのは、どんな保育の受け皿や「質」が必要かの検討がなおざりのまま進められた結果といわざるをえない。幼保無償化には年間約7760億円が充てられる。財源となる消費増税は全ての人が負担するのに、一律の無償化は所得の高い人ほど受益が大きいという根本的な矛盾に不公平感が渦巻いている。本当に必要とする子育て世帯に恩恵が行き渡るよう不断の見直しが必要だろう。 *4-5:https://www.nishinippon.co.jp/item/n/549108/ (西日本新聞 2019/10/7) 無償化対象外、おかず代不安 保育園、新たに徴収業務 「未納でも食べさせないと」 消費税率10%への引き上げを財源として1日から始まった幼児教育・保育の無償化では、これまで保育料に含まれていた副食費(おかず代など)は無償化の対象から外れ、自治体が担ってきた徴収業務を直接保育園が行うことになった。新たに滞納への対処が必要になるほか、事務負担増も見込まれており、現場からは不安の声が上がっている。「滞納した子の給食を出さないわけにはいかない。これまでも絵本代などで保護者から月千円前後を徴収してきたが、集める金額も大きくなる。問題なくできるだろうか」。約160人の児童を預かる福岡市城南区の信明保育園の高山英樹園長は頭を悩ませる。昼食の主食(ごはんなど)は各園児が持参し、副食を給食として提供する。今月からは副食費として同園が月4500円を実費徴収することになった。最大の懸念は「滞納への対応」。これまでは副食費は保育料に含まれて市が徴収していた。滞納があった場合でも市から園に渡される委託費は減額されず、保育や給食の質は確保されてきた。 ▼「自腹」負担も だが、今後は副食費の滞納分がそのまま園の負担となる。「督促することによって保護者との関係が悪くなる恐れもあり、なかなか言いにくい。1年間滞納すると1人5万円ほど。決して小さな金額ではない」。市によると保育料の未納は年間1億円ほどに上る。国は、無償化から副食費を外した理由について「食費を保護者が負担してきた幼稚園や義務教育の学校給食との公平性確保」「在宅で子育てする場合でも必要な費用だ」などと説明する。従来通り自治体が徴収を代行することは「制度上できない」という。福岡市内では、副食費の徴収に口座振替を活用する園があるなど、各園が模索する。福岡市保育協会の篠原敬一理事長は「大規模な制度改革で国の対応は遅れた面もあるが、無償化自体はとても良いこと。試行錯誤しながらやっていくしかない」と話す。 ■自治体の独自助成じわり 副食費を巡っては、「子育て支援の充実」や「施設側の負担軽減」を理由に自治体が独自に助成するケースもある。福岡県内では田川市や大任町などが幼稚園、保育園問わず副食費として1人月4500円を上限に施設側に助成している。九州各県によると、長崎県で21市町中6市町、宮崎県で26市町村中3町村が無償化にする方向という。秋田県内では半数以上の15市町村が県との共同事業に自治体独自の助成を上乗せして全面的に無償化する。県の担当者は「秋田は全国一の人口減少県。歯止めをかけるための経済的支援になればと力を入れている」と話す。一方、人口規模の大きな自治体では今のところ助成の動きは広がっていない。福岡市は第3子以降の副食費は免除しているものの、全児童を対象とした財政支援は行わない方針。市によると、幼稚園、保育園の副食費を全て無償化した場合の費用は年間10億円ほどで「負担が重い」としている。 *4-6:https://www.hokkaido-np.co.jp/article/352065 (北海道新聞社説 2019.10.7) 幼保無償化 「質」の確保も緩みなく 消費税率引き上げに伴い、幼稚園や保育所などが無償化された。増収分から年間約8千億円を投じ、全ての3~5歳児と低所得世帯の0~2歳児について、利用料の全額または上限まで補助する。一昨年の衆院選の看板政策で「無償化ありき」で実施に至った。待機児童解消は道半ばで、保育士の待遇改善も進んでいない。無償化で需要の掘り起こしが見込まれる上、保育士不足の中で「量」の確保を急いだため、保育の「質」への不安が拭えない。子育て世帯の負担軽減に異論はないが、誰もが安心して公平に享受できることが大前提だろう。既に便乗値上げとみられる動きもある。国と自治体は、待機児童解消を緩みなく進めながら、制度の穴を確実にふさぐ必要がある。無償化の緊急性には、当初から疑問が出ていた。低所得世帯には既に減免制度があり、高所得世帯ほど恩恵が大きくなるからだ。そもそも保育所に入れない待機児童数は4月時点で1万6千人、入所を諦めた潜在的待機児童数は7万人を超え、不公平感は強い。無償化は本来、認可施設が対象だが、反発を受けて国の指導監督基準を満たさない認可外にも広げ、是正に5年間の猶予を認めた。認可外施設は体制が手薄なところも少なくなく、死亡事故の発生率は認可を大きく上回る。このため国は、自治体が条例で無償化対象を制限できるとしたが、認可外が待機児童の受け皿になっている現状では難しかろう。ましてベビーシッターなどは、行政の立ち入り検査もない。やみくもに無償化を急ぎ、安全に疑問のある保育サービスが増える余地を生んだといえる。せめて札幌市のように、認可外施設への指導内容の公表など、情報発信を進めてもらいたい。待機児童対策で、国は次々に基準緩和を進めてきた。だが、切り札とした企業主導型保育所は、手厚い補助を当て込んだ新規参入が相次ぎ、甘い審査で助成金詐取や破綻を許した。一方で、給食費を巡り国の負担が増したとして、肝心の保育士の人件費加算を直前で見送った。ずさんな制度設計のしわ寄せを受けるのは子どもたちだ。質の低い保育の悪影響は成人後にも及ぶとの海外の研究もある。ただでさえ、国の基準は3~5歳では先進国の水準に及ばない。幼児教育をうたう以上、子どもの健全な発達を保障するだけの余裕を現場につくらねばならない。 <介護保険とその財源、エネルギーの再エネ化など> PS(2019年10月13日追加):*5-1のように、「①高齢化で増加する医療費を抑えるため、医療提供体制の見直しが避けられない」「②地域住民の安心を確保できるよう見直す際は地域事情に十分配慮すべき」「③病院ベッド数は人口減少と少子高齢化に伴う人口構成の変化に合わせた機能転換が必要」「④若い世代に多いとされる急病・大けがの手術の際に入院する『高度急性期』『急性期』のベッド数の必要性は低くなる」「⑤脳血管障害・骨折の手術後のリハビリに対応する『回復期』のベッド需要が高まる」「⑥急性期ベッドは看護師配置が手厚く診療報酬が高いが、現状では回復期ベッドが足りずリハビリ中の高齢者が入院している例も多い」「⑦地域医療の将来像は住民本位で」と書いたメディアは多い。しかし、(私が大学で習って衆議院議員時代に始めた)病院ネットワークの充実は、①の高齢化による医療費の増加を抑えるためではなく、最小のコストで充実した医療を提供するために行うものだ。そのため、②③は当然であるものの、高齢者が増えれば脳血管疾患・心疾患・骨折などが増えて急性期患者の絶対数が増えるため、④は事実でない。また、⑤は事実だが、現在は理学療法士を配備したリハビリ病棟が少ない上、回復期には縦割りの病院間の引っ越しをしなければならないというのも患者にとっては負担であるため、そのまま急性期病棟にいることが多いわけである。また、診療報酬は診療内容によって決まり、急性期の方が高いため、病院は急性期の患者を多く入れた方が利益が多いので、⑥も誤りである。つまり、高齢化に対応するための給付抑制と病院の悪徳性を先入観として持った上で考えると事実と異なる認識で誤った結論を導くのであり、⑦の住民のニーズに合った治療を最低コストで行うためにこそ、病院の再編やネットワーク化は行うべきなのである。 このような中、*5-2のように、つしま医療福祉グループ・江別市・北海道が北海道のモデル事業として「生涯活躍のまち」を整備したり、*5-3のように、JAが主体となって介護保険事業の種類ごとにWGを設置し、現場の情報やノウハウを共有したり、課題解決策を探って事業改善に生かし介護を底上げしたりして地域の声を反映した介護保険制度の充実に繋げようとしたりしているのは、正攻法で期待が持てる。そのため、介護の対象者を組合員だけではなく、一般市民にも開放して欲しいくらいだ。 しかし、厚労省は、*6-1のように、「⑧65歳以上の高所得世帯の介護保険サービスの自己負担月額上限を2~3倍に引き上げる」「⑨介護サービスを利用する時の自己負担は年収に応じて1~3割」「⑩これは介護保険制度の維持が目的」としている。しかし、年収に応じて保険料の支払額を変え、⑧⑨のように、年収に応じて利用料まで変えるのは、食料品の値段を年収に応じて変えるのと同じくらい馬鹿の一つ覚えの応能負担思考だ。また、介護が保険制度である以上、不公正に制度を複雑化させる。さらに、介護状態になり、これから高い年収が入るわけのない人の利用料を上げるという発想は、⑩の介護保険制度の維持どころか介護保険制度の意味を失わせるものである。つまり、*6-2のように、今でも不足している介護保険制度の利用をさらに控えさせることになるため、全世代型社会保障と言うからには、何歳であっても必要な介護を受けられ、介護保険料の支払者は所得のある人全員にすべきなのだ。 この介護サービスは20世紀から必要性が指摘され、21世紀始めの2000年4月1日に、日本で最初に施行されたもので、現在は韓国で2008年から、台湾で2019年からなど公的介護保険制度の運用を開始している国が多い。それにもかかわらず、このような新しいサービスは邪魔者扱いにしてまともに育てることすらできないのが、(特定の首相ではなく)我が国の政府なのである(https://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/2gou_leaflet.pdf 参照)。そして、主権者は国民自身だ。 なお、介護はじめ社会保障サービスの原資は、(これも馬鹿の一つ覚えのように)消費税だと唱えて決して疑問を持たないメディアが多いが、*7-1・*7-2のようなリチウムイオン電池・太陽光発電・EV(どれも日本発の技術)を組み合わせれば、日本は外国に多額の燃料費を支払うことなく、CO₂を排出しないクリーンなエネルギー体系を作って国民を豊かにすることができた。にもかかわらず、経産省・経団連・原発推進派などの既得権者が逆風を吹かせて予算を無駄遣いしつつ、先駆的企業の経営を危うくし、先駆的企業の技術が日本ではいかされずに海外に先を越されたのである。そのため、そういう状況を変えることなくノーベル賞受賞だけをいくら騒いでも、科学技術創造立国になったり、先進技術を使ったベンチャー企業の育成ができたりするわけはないのだ。ただ、世界の中ではかなり遅れたが、*7-3のように、「再エネ100%のネットワーク」が始動したのは、日本政府の愚かさと比較すれば少しは希望が持てる。 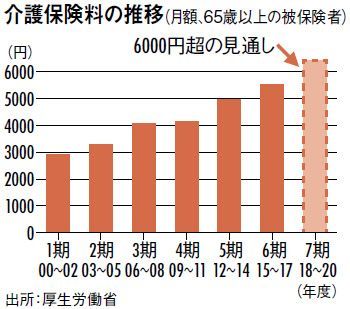  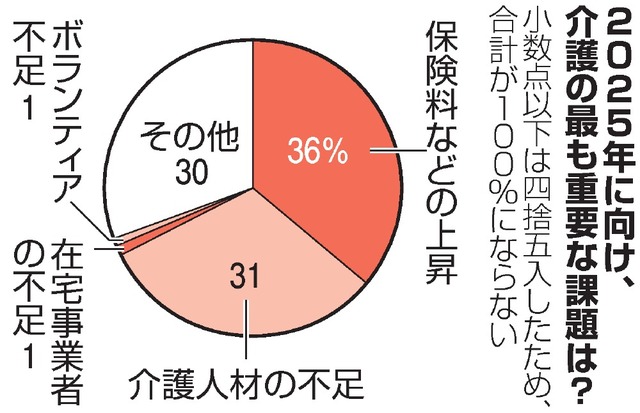 2018.4.4朝日新聞 (図の説明:左図のように、65歳以上の被保険者から集める介護保険料は増加の一途を辿り、提供される介護サービスは減少している。また、中央の図のように、介護サービスには、半額の公費が投入されているが、介護保険料を支払っているのは65歳以上と40~64歳のみであり、意味なく複雑である。また、右図のように、団塊の世代が75歳を超える2025年には介護保険料の上昇と介護人材の不足が懸念されているとのことだが、まず所得のある人全員が介護保険料を負担し、全世代が介護を受けられる単純な全世代型社会保障にし、外国人労働者を活用すれば多くの問題が解決しているだろう) 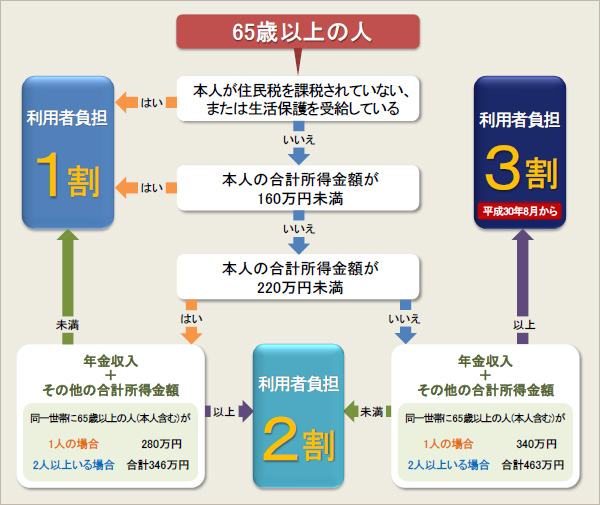 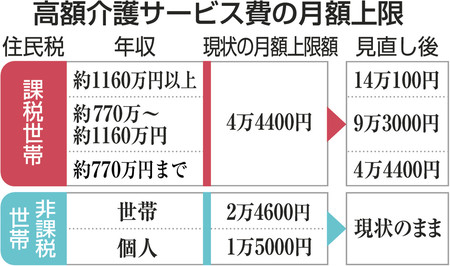 2019.10.6東京新聞 (図の説明:左図のように、介護を受けた時に支払う介護保険料の割合は、物価高の中ではたいして多くもない所得で2割・3割と増加する。また、右図のように、毎月の上限支払額も所得によって段階的に増えるが、介護と医療は同時に受ける場合が多いため、合わせて一定以下に抑えなければ生活できなくなるのである) *5-1:http://www.the-miyanichi.co.jp/shasetsu/_41417.html (宮崎日日新聞社説 2019年10月9日) 公的病院再編 ◆地域事情に十分配慮せよ◆ 厚生労働省による再編・統合の検討が必要な全国の公立・公的病院の公表が波紋を呼んでいる。全国1455病院のうち、対象になったのは本県7病院を含む計424病院。高齢化に伴い増加の一途をたどる医療費を抑えるには医療提供体制見直しが避けては通れない。地域住民の安心を確保できるよう、地域事情に十分配慮すべきだろう。病院のベッドに関しては、人口減少と少子高齢化に伴う人口構成の変化に合わせた機能転換が必要だと指摘されてきた。つまり、比較的若い世代に多いとされる急病、大けがの手術の際に入院する「高度急性期」「急性期」ベッドの必要性は低くなる。一方で、脳血管障害や骨折の手術後のリハビリに対応する「回復期」ベッドの需要が高まるとされている。急性期ベッドは看護師配置が手厚く診療報酬が高く支払われる。だが現状では、回復期ベッドが足りず、リハビリ中の高齢者が入院している例も多いとされ、ミスマッチ是正が課題になってきた。この方向に沿って医療提供体制を見直すため、国が各都道府県に策定を求めたのが地域医療構想だ。全国の病院のベッド数は2018年で約125万床だが、同構想では25年に必要なのは約119万床で、削減が可能と思われた。ところが厚労省が全国の病院に報告を求めたところ消極姿勢が目立ち、公立・公的病院はほぼ削減が進まない見通しであることが分かった。このため今回、病院側や都道府県に対し再検討を促すため、病院名の公表に踏み切った。しかし、全国知事会など地方3団体が「地域の不安が増す」などとして反発を強めている。確かに懸念される問題点は多い。第一に、山間へき地、離島への立地や、がんの先進治療など民間病院では限界がある医療を提供するという公立・公的病院ならではの役割は、経済合理性重視で評価を下せるものではない。そもそも患者一人一人の立場になれば、長年頼みの綱にしてきた地域の病院が遠隔地に統合されるなどすれば、不安、不利益は計り知れないだろう。さらには、公立・公的病院の再編・統合により、現状でも深刻な地方の医師不足に拍車が掛かりかねない。それが引き金になって人口減少、過疎化がさらに進む可能性も否定できない。地域医療構想は都道府県が複数の自治体単位で策定し、それを受けて各病院側が具体的なベッド数削減を決めていく。その過程では、地元の医療関係者のほか住民代表らも加わった会議で協議することになっている。地域医療の将来像は住民本位で探っていくべきだ。地域の不安解消に丁寧な議論が必要だ。 *5-2:https://www.hokkaido-np.co.jp/article/351158?rct=n_hokkaido (北海道新聞 2019年10月3日) 共生のまちづくりへ つしまグループ、江別市、道が協定締結 道は3日、つしま医療福祉グループ(札幌、対馬徳昭代表)と江別市が同市大麻地区で進める「生涯活躍のまち」整備について、全道のモデル事業としての成功に向け、同グループと同市とで3者協定を締結した。事業は、同市が構想を策定。同グループが約3万平方メートルの敷地に、サービス付き高齢者向け住宅や保育所、住民の交流拠点など9種類の施設を建設する。予算は40億円超の見通しで、2021年4月完成予定。道は運営手法などを全道に波及させ、人口減少対策につなげたい考えだ。道庁での締結式で、対馬代表、三好昇市長、鈴木直道知事が協定書に調印。道と同グループは人事交流などを行う。鈴木知事は「全国に誇る先駆的なプロジェクト。成果を全道に広げたい」と述べた。 *5-3:https://www.agrinews.co.jp/p48848.html (日本農業新聞 2019年9月29日) JA主体 介護底上げ 高齢者福祉ネット体制強化 情報やノウハウ6WGで共有へ 介護事業に取り組むJAなどで構成し、高齢者福祉対策を担ってきた「JA高齢者福祉ネットワーク」が、10月から運営方式をJA主体に見直し、活動を強化する。居宅介護支援など介護保険事業の種類ごとに六つのワーキンググループ(WG)を設置。各JAはWGに参加し、情報やノウハウの共有、課題解決策を探り、事業改善に生かす。WGで出た意見や要望は政策提言し、地域の声を反映した介護保険制度の充実につなげていく。ネットワークは、介護事業を展開する全国の約260JA、約50の県中央会と厚生連、12の全国機関で構成し、JAの介護保険事業の中心的な役割を果たしてきた。JA全中が事務局を務め、研修会などを開いてきたが、ネットワーク非会員JAへの全中のアプローチが難しいことや、介護保険事業の収支が厳しさを増していることなどが課題だった。課題解決も含めて、ネットワークの役割などを再検討。従来の参加型の協議会方式から、JAが結集する方式へ転換し、全体で介護保険事業の底上げを目指す。全中は、情報提供や研修会の開催などでJAを後方支援する体制に変更する。介護事業に取り組む全JAに参画を促していく。WGは①経営管理②居宅介護支援③訪問・定期巡回④通所介護⑤小規模多機能⑥介護・医療連携──で構成する。各JAは、それぞれが展開する事業内容と課題に応じてWGに所属する。より濃密で鮮度の高い情報を入手でき、県域を超えたつながりによる新たな事業展開のヒントを得ることに期待がかかる。WGで出た現場の声は、JAグループの政策提言にもつなげる。全中営農・くらし支援部は「WGでは現場からの意見を最優先に吸い上げ、政策提言に生かしたい」と話す。JAグループ全体の介護保険事業の収益は年間で約300億円。業界でも上位規模になる。 *6-1:https://www.tokyo-np.co.jp/article/politics/list/201910/CK2019100602000119.html (東京新聞 2019年10月6日) 高所得者 介護負担増へ 65歳以上、月額上限2~3倍 厚生労働省は五日、膨張する社会保障費抑制のため、主に六十五歳以上の高所得世帯を対象に、介護保険サービスを受ける際の自己負担の月額上限を引き上げる方針を固めた。現在の月額上限は低収入の世帯を除くと四万四千四百円だが、年収約七百七十万円以上の世帯は九万三千円、約千百六十万円以上は十四万百円に増やす。政令改正し二〇二一年度にも導入する。介護保険制度の維持が目的で、比較的余裕がある高齢者に相応の負担を求める。介護サービスを利用した人の自己負担は一~三割。利用者の負担が過重にならないよう「高額介護サービス費」という仕組みがあり、月ごとの自己負担額に上限を設け、超えた分は払い戻してもらえる。現在、上限は住民税課税世帯であれば収入額に関係なく四万四千四百円。今回、これを見直す。具体的には(1)年収約七百七十万円までの世帯の月額上限は四万四千四百円(2)年収約七百七十万~千百六十万円の世帯は九万三千円(3)年収約千百六十万円以上は十四万百円-とする。対象となる六十五歳以上の世帯は数%の見込み。住民税非課税の場合の上限は、現行の世帯二万四千六百円、個人一万五千円を維持する。 *6-2:https://www.okinawatimes.co.jp/articles/-/480560 (沖縄タイムス社説 2019年10月7日) [介護保険見直し]「利用控え」広げないか 果たして、これまでのように支援を受けることができるのか。来年の通常国会での法案改正を目指し、政府内で介護保険見直しに向けた議論が進んでいる。並ぶのは利用者の負担を引き上げるいくつもの項目だ。3年に1度実施している制度改正で、厚生労働相の諮問機関である社会保障審議会の部会は、自己負担2割の対象者拡大▽ケアプラン作成の有料化▽自己負担の月額上限引き上げ-などを論点に挙げている。社会保障費を抑制するため、年末までに結論を出すという。65歳以上の全ての高齢者を対象に2000年にスタートした介護保険は、年収に関係なく1割負担でサービスが受けられ、「介護の社会化」に貢献してきた。だが15年に年収280万円以上の人を対象に2割負担が導入され、18年に340万円以上の人は3割に引き上げられた。財務省などは2割負担を原則とするよう求めており、今度の改正で年収要件を引き下げ、2割負担の対象が広がる可能性がある。ただ既に2割に引き上げられた人のうち、3・8%がサービス利用を減らしたり、中止したりしたことが同省の調査で分かっている。「利用控え」の割合は、1割に据え置かれた人の3倍に上った。例えば月2万円の負担が4万円に跳ね上がれば、サービスをためらう人が間違いなく増えるだろう。支援が受けられず重症化しないか心配だ。 ■ ■ ケアプラン作成の有料化も焦点の一つである。ケアプランはサービスに詳しいケアマネジャーに依頼するのが一般的で、誰もが公平にサービスを受けられるよう現在は全て保険からの給付で賄われている。仮に1割負担となった場合、高い人で月に1400円ほど支払うことになる。毎月のことであり決して小さくない額だ。月ごとの自己負担額に上限を設ける「高額介護サービス費」の引き上げも検討されている。住民税課税世帯なら収入に関係なく4万4400円の現行から、年収約770万円以上の世帯は9万3千円、約1160万円以上は14万100円に増やす方針だ。比較的余裕がある層とはいえ、税金などを引かれた後、月5万円から10万円近い支出増は家計へ影響を及ぼす。十分な調査と説明を求めたい。 ■ ■ 18年度の介護保険給付費は10・7兆円で制度開始時の3倍に増加した。団塊世代全員が75歳以上となる25年度は15兆円を超える見込みだ。高齢化の進展に伴う社会保障費の伸びを抑える狙いがあることは理解するものの、利用者の負担が限界に近づいているのも事実である。老後資金2千万円問題などで公的年金制度への不安が高まっている。消費税も10%にアップされたばかりだ。今は健康でも介護を必要とする時期は、多くの人にやってくる。制度が維持されても、生活が成り立たなければ本末転倒である。 *7-1:https://digital.asahi.com/articles/DA3S14212779.html (朝日新聞 2019年10月10日)電池ビジネス、急拡大 日本メーカーが牽引、競争激化 吉野さんノーベル化学賞 今年のノーベル化学賞に決まった吉野彰・旭化成名誉フェローらが開発したリチウムイオン電池は、用途を広げながら市場拡大を続けている。牽引(けんいん)してきたのは、日本の素材や電機メーカーだ。ただ近年は中国勢が台頭し、競争は激しさを増している。リチウムイオン電池は、電気自動車(EV)やスマートフォンなど向けの需要が伸び、市場規模の拡大が見込まれる。調査会社の富士経済の予測では、2022年の世界市場は7・4兆円で、17年の2・3倍に伸びるという。旭化成は、電池の正極と負極を隔てる膜の「セパレーター」の生産能力が世界一で、市場シェアの約2割を握る。吉野氏の研究成果と同社独自の技術を組み合わせ、1990年代に量産化に着手。20年度までに生産能力を16年度比で8割増やす方針で、工場の増強を計画する。小堀秀毅社長は「リチウムイオン電池が、今後ますます世界の人々の暮らしに役立つものになっていくと期待している」との談話を出した。ほかの主要部材でも日本勢は強い。日立化成は、EV用電池の負極材で世界有数のシェアを誇る。宇部興産は、電気の通り道になる電解液で、耐久性を高める独自の技術を持ち、こちらも世界有数のシェアだ。電池そのものの生産にも、電機メーカーなどが力を入れてきた。東芝は自社のリチウムイオン電池を、スズキの簡易ハイブリッド車や東京メトロの車両の非常用電源向けに納入している。パナソニックは自動車向けに注力し、いまや電池事業の年間売上高は数千億円規模と、冷蔵庫や洗濯機を上回るまでに成長。EV大手の米テスラと組み、米国に電池工場も構えている。ただ、日本勢の地位は揺らいでいる。中国の新興メーカー、寧徳時代新能源科技が、中国政府の支援を受けて急成長し、EV向けの出荷量ではパナソニックを抜いたとされる。17年には日本法人を設立し、営業攻勢をかけている。電気の通り道に液体を使わず、発火のリスクを抑える次世代技術「全固体電池」の開発競争も始まっている。トヨタ自動車はパナソニックと提携し、20年代前半の実用化をめざす。一方、激しい競争の中で撤退に追い込まれる動きも相次ぐ。日産自動車とNECは昨年、共同出資する電池メーカーを中国企業に売ると決めた。世界に先駆けてリチウムイオン電池を実用化したソニーも17年に電池事業を村田製作所に売却した。関連技術や市場環境は大きく変化しており、この先も再編含みの競争が続きそうだ。 *7-2:https://www.nikkei.com/paper/article/?b=20191010&ng=DGKKZO50809460Z01C19A0EA1000 (日経新聞社説2019年10月10日)電池の革命がノーベル賞を手にした 今年もまたうれしいニュースが飛び込んできた。ノーベル化学賞が旭化成の吉野彰名誉フェローに贈られることが決まった。授賞の理由はリチウムイオン電池の開発。97歳と過去最高齢となるジョン・グッドイナフ博士らとの共同受賞だ。パソコンから携帯電話、スマートフォン、それに電気自動車。現代の暮らしは、これらに使われる電池の革命なしには考えられない。文句なしの受賞といえる。充電すれば繰り返し使える電池の性能は電極にどんな材料を選ぶかで決まる。1980年代半ば、吉野氏はグッドイナフ氏が開発した正極にあう負極を探した。最初は電気を通すプラスチックに着目したが、実用に見合う性能が引き出せない。試行錯誤の末、たどり着いたのが旭化成が得意としてきた炭素材料。85年にリチウムイオン電池の基本構造を確立した。リチウムイオン電池は従来の電池より小さく軽くて電圧も高い。ソニーが91年に初めて製品化し、当初は安全性に課題もあったが、携帯機器で普及した。2010年ごろまでは日本メーカーがリードしたが、その後、韓国勢などが台頭し市場での立場は逆転した。産業での日本の優位性が長続きしなかったことを悔やむ声があるが、それだけ世界が求めていた革新的テクノロジーだった。日本企業に所属する研究者の受賞は2002年に化学賞をとった田中耕一島津製作所シニアフェローに次ぐ2人目だ。吉野氏も田中氏も1980年代の業績で、大手メーカーが中央研究所を設け、将来の応用を見据えて基礎研究にも力を入れていた時代だった。科学研究の実力は国力を映し出す鏡ともいわれる。成果から受賞までに20年、30年かかることを考えると、2000年以降、今回で19人を数える日本の科学者の受賞ラッシュは、80年代の日本の豊かさと余裕のたまものだろう。喜んでばかりはいられない。足元で日本の研究力は元気がない。優れた論文の数からみる実力は各分野で低下。知の拠点となる大学のランキングもじり貧だ。1901年に始まったノーベル賞は1世紀以上たった今も「科学界の最高の賞」とされる。人類への貢献にこだわり息の長い基礎研究を顕彰してきたからだ。吉野氏が今後何を語るのか注目しよう。そこから科学技術創造立国への復活のヒントを得たい。 *7-3:https://digital.asahi.com/articles/DA3S14212804.html (朝日新聞 2019年10月10日) 再エネ100%のネットワーク 再生可能エネルギーの利用を100%にすることを宣言する、日本の企業や教育機関、病院などのネットワーク「再エネ100宣言 RE Action(アールイーアクション)」が9日、設立された。遅くとも2050年までに消費電力の100%を再エネ化する目標を設けて、毎年、比率を公表する。再エネ100%を宣言する国際的な企業連合「RE100」には現在、日本企業25社が加盟しているが、参加できるのは消費電力の規模が大きな企業に限定されている。規模の小さな国内企業・団体からも同様のネットワーク設立を求める声が上がっていた。RE Actionは日本気候リーダーズ・パートナーシップなど4団体によって発足、まず28企業・団体が参加した。 <生物の進化をつかさどるDNAの変異> PS(2019年10月16日追加):同じ厳しい気候や感染症に晒されても生き残る個体とそうでない個体があり、*8には、有性生殖が多様性を生んだと書かれているが、有性生殖によるDNAの組み替えだけではそれまでになかった全く新しい性質は獲得できない。しかし、無性生殖する細菌やウイルスもDNAが変異して環境に適した性質を持つ個体が生き残り、進化は無数に起こるDNA変異の中から、より環境に適した個体がより多くの子孫を残す形で起こると言われている。 そして、最近、日本でもカムイサウルスが発見され下のように展示されているが、この恐竜の骨格は飛べない鳥エミューの骨格と類似しているため、骨格の並べ方が違うのではないかと、私は思う。歩く時は下のエミュー型、走る時は下のロードランナー型になったのではないだろうか。つまり、“恐竜”の多くは、飛べない鳥に進化していたのだろう。     カムイサウルスの骨格 エミューの骨格と生体 走るロードランナー (図の説明:1番左のカムイサウルス《むかわ竜》の骨格は、左から2番目のエミューの骨格に似ているため、生きていた時の姿は右から2番目のエミューに似ており、走る姿は1番右のロードランナーのようだっただろう。それを明らかにするには、カムイサウルスが立ったり走ったりする時の重心の位置と、その大きな骨格を動かす筋肉の大きさを現生動物から推定する必要がある)      anchiornisの化石と想像図 ガチョウ ペンギン シラサギ (図の説明:1番左のanchiornisは翼のある恐竜の化石で、左から2番目はその想像図だ。そして、中央のガチョウの嘴にも歯のようなギザギザがあり、顔も似ている。さらに、右から2番目のペンギンの口の中は恐ろしい歯並びで、泳ぐ魚を捕獲して丸呑みしながら切り裂くのに適していそうだ。また、1番右のシラサギは美しい鳥だが、首の曲がり方が蛇を思わせる) *8:https://www.nishinippon.co.jp/item/n/549199/ (西日本新聞 2019/10/7) <33>多様性を生む有性生殖 性教育といっても月経や精通、妊娠や出産、性感染症や望まない妊娠の話ばかりではありません。理科や生物の授業で習った「有性生殖」も大切な性の話です。有性生殖は雄と雌、男と女という性別があり、それぞれの精子と卵子を授精させて命をつなぐこと。子どもは、両親から半分ずつ受け継いだ新しい遺伝子を持つので、性格や体質は両親とは異なります。このように有性生殖は遺伝子を混ぜ合わせて、人が多様になるように命をつなぐ方法です。今年も猛暑の夏でした。もし気温が40度になって、みんなが熱中症になってしまうと大変です。けれども高温にも強い体質の人が必ずいます。その人は熱中症で倒れている人に「大丈夫?」と声を掛け、水を与えることができます。エイズは比較的新しい病気ですが、感染の機会があってもエイズを発症しない人たちがいます。その体質は、エイズの登場以前に獲得した遺伝子の働きによるものだと分かってきました。この人たちの体質から、新しい薬や予防法が開発されようとしています。地球の大きな寿命に比べれば、人間の寿命は約100年。私たちは自分の特徴に気付くことはないかもしれません。しかし気候が大きく変化したり、未知の病気が流行したりしたときに多様な人がいれば、それに対処し乗り越えられる誰かがいるはずです。こんなことを話した性教育の出前授業の後でいただいた、とっておきの感想文を紹介します。 <僕が一番心に残ったことは、人が有性生殖をするのは、命を多様にしてさまざまな人が生まれてくるからということです。いろいろな長所や短所を持った人がいることで、その人の長所が別の人の短所を助けることができるという点がすごく良いなと思いました。自分にないものを持っている人をうらやましがったり、ねたんだりするのではなく、その人がいつか自分を助けてくれるかもしれないんだという気持ちを持ちたいと思いました。また、自分の長所が他の人をどのように助けることができるのか考えようと思いました> 有性生殖で命をつなぐ意味は「誰かが誰かを助けるために」。このように考えてくれる高校生がいると、未来も安心だと思えます。 <外国籍の人の教育に関する取り扱い> PS(2019年10月20日追加): *9-1・*9-2のように、学齢期でも小中学校に通えない外国籍の子どもが日本国内に約2万人おり、外国人労働者の受け入れを拡大すれば数が増える。国際人権規約では、小中学校教育を「義務的なもの」として「すべての者」に「無償とする」と規定しているが、日本国憲法が定める義務教育の対象は「国民」となっており、外国人は対象外で法律上は就学させる義務がないことが問題の背景にあるそうだ。 確かに、*9-3の日本国憲法26条は2項で「すべて国民は、法律の定めるところにより、その保護する子女に普通教育を受けさせる義務を負ふ」と定めており、日本国民以外には義務を課していないが、外国籍の子も教育を受ける権利があり、国際人権規約では小中学校教育を「すべての者に義務」としている上、外国籍の子にも教育を受けさせた方が質の良い労働力が増えて生活保護受給者を増やさず日本にとってもプラスだ。そのため、これまで外国籍の子を軽視していたのは国・地方自治体の配慮不足が過ぎる。 また、*9-4の教育基本法も、日本国憲法を受けて日本国民しか対象にしていないが、第4条に教育の機会均等を掲げ、「人種・信条・性別・社会的身分・経済的地位又は門地によって教育上差別されない」とし、国・地方自治体に義務教育の機会保障・その水準確保・適切な役割分担と相互協力による責任ある実施を要請しているため、外国籍の子にもこれを準用すればよかったのだ。そのため、教育基本法の前文に、「国内に在住する外国人には、この法律を準用する」という一文を付け加え、教育基本法の理念をしっかり実現すればよいだろう。 *9-1:https://www.saga-s.co.jp/articles/-/443320 (佐賀新聞 2019年10月19日) 外国人の不就学 学ぶ権利は平等だ 学齢期なのに、小中学校に通えない外国籍の子どもが国内に2万人近くいる可能性がある。文部科学省の初の調査で分かった。少子高齢化対策で政府が外国人労働者の受け入れを拡大し、外国籍の子は確実に増える。子どもが学ぶ権利は国籍に関係なく平等だ。国が主導し、自治体と共に早急に対策を講じるべきだ。文科省が「不就学」の可能性があるとした外国籍の子は1万9654人。この年代は住民基本台帳には約12万人登録されており、16%を占める。このうち、就学していないことが明らかなのは千人で、残りは状況の把握すらできていないといい、その事実が事態の深刻さをうかがわせる。実際には住民登録していない子どももいるだろう。日本も批准した国際人権規約は小中学校の教育を「義務的なもの」とし、「すべての者」に無償とするとしている。ただ、憲法が定める義務教育の対象は「国民」。外国人は対象外で、法律上は就学させる義務がないことが問題の背景にある。調査から浮かぶのは、外国人への就学案内が不親切という実情だ。多くの市区町村が、保護者の希望があれば入学させるという待ちの姿勢で、積極的に働き掛けていない。住民登録時に全員に就学案内をする自治体は半数。義務教育年齢の子どもを登録する「学齢簿」に準じる書類を外国人全員に作る所も半数に満たない。小学校新入学の年齢の子がいる家庭に案内を送るのは63%、中学校は48%にとどまる。多くが日本語で記しており、理解が危ぶまれる。驚くのは、就学状況が不明な場合の対応について、65%もの自治体が「特に実施していない」と答えたことだ。国は「通知などで対応を促してきた」というが、責任を押し付け合って済む問題ではない。文科省は今年に入ってようやく実態把握や対策を検討し始めたが、遅きに失した感がある。外国人が住むのは東京都、大阪府、神奈川県、愛知県など都市部が多い。人数が多い自治体は把握が不十分な一方、国際結婚などで外国人が散在する地域は受け入れの経験が少なく、人手や予算もないという課題がある。国がこの問題を自治体任せにしてきたために地域ごとの差が大きい。外国人労働者の多い浜松市は積極的に家庭への訪問を繰り返してきた。文科省はこうした先進事例を一刻も早く全国に紹介し、きめ細かな対応を促すべきだ。さらには制度を整え、自治体の財政支援に力を入れる必要がある。文科省の別の調査では、日本語指導が必要な高校生の中退率は平均の7倍以上。卒業しても就職者の40%が非正規労働で、進学も就職もしない比率も高い。日本語が不自由なまま働いたり、きょうだいの世話をしたりする子どもの将来が心配だ。制度からこぼれ落ちた子どもたちが犠牲になっていいわけがない。読み書きもままならずに大人になれば、貧困状態に陥る恐れが大きい。教育を受けて就職し、生活が安定すれば、結局は日本社会全体が利益を得る。4月の改正入管難民法施行による新たな在留資格創設で、外国人労働者とその子どもは一層の増加が見込まれる。門戸を開いた以上、国として責任を持つべきだ。こんな恥ずかしい状況を放置したままでは安倍政権は国際社会に顔向けできまい。直ちに対策を実行する必要がある。 *9-2:https://www.sakigake.jp/news/article/20191020AK0015/ (秋田魁新報社説 2019年10月20日) 外国人不就学問題 国主導の対策が急務だ 日本で暮らす外国籍の子どものうち、約16%に当たる1万9654人が小中学校に通っていない不就学の可能性があることが、文部科学省による初の調査で分かった。外国人労働者の受け入れが拡大する中、外国籍の子どもは確実に増える。不就学の子どもをなくすためにも、国は早急に就学環境を整える対策を講じる必要がある。調査は5~6月に全1741市区町村の教育委員会を通じて実施した。調査対象としたのは住民基本台帳に住民登録する外国籍の子ども12万4049人。このうち実際に不就学を確認したのは千人で、残りは調査時に自宅に不在だったり、学籍簿に名前が無かったりして、状況の把握すらできていないという。文科省はこれら全てを合計した人数について、不就学の可能性があると判断した。まずは実態把握を急がなくてはならない。日本は、外国籍の子どもが公立小中学校への就学を希望すれば、国際人権規約などを踏まえて無償で受け入れている。ただ日本人と違い就学義務はない。加えて働いたり、家できょうだいの面倒を見たりしている不就学の子どももいる。こうした子どもたちを孤立させてはならない。学ぶ権利は国籍に関係なく平等にある。調査からは自治体の対応や支援態勢にばらつきがあることも浮き彫りとなった。就学を促す取り組みを特に行っていない自治体は65%に上り、4割が就学案内を送っていなかった。送付したとしても日本語のみの記載といった案内も多くある。日本語指導が必要な子どもに特段の対策をしていない自治体は半数余りで、「人員や予算が不足」「どのような支援を行うべきか分からない」などを理由に挙げていた。せっかく就学しても日本語が分からなければ、学校に居づらくなり、退学となるケースも少なくない。将来の進学や就職などにも影響する。国は「通知などで対応を促してきた」としている。しかし自治体任せにするのではなく、自ら主導して、外国籍の子どもたちが安心して学校に通えるようにするべきである。積極的に家庭への訪問を繰り返している自治体や、民間と連携して日本語教育を推進している自治体もある。文科省はこうした先進事例を広く紹介することで、きめ細かな対応を促してほしい。外国人の不就学問題の解消は日本の子どもたちにとってもメリットがある。同じ教室で多様な言語や文化に触れながら学ぶことはコミュニケーション力を高め、寛容性や柔軟性を育むことにつながる。本県で不就学の可能性がある子どもは2人とされたが、県による再調査ではゼロだった。ただ本県でも在留外国人の増加に伴い、外国籍の子どもは増えている。今後を見据えて、今から準備を進めておくことが重要である。 *9-3:http://www.mext.go.jp/b_menu/kihon/about/a002.htm (日本国憲法 教育関係の条文抜粋 昭和二十一年十一月三日) 第二十三条 学問の自由は、これを保障する。 第二十六条 すべて国民は、法律の定めるところにより、その能力に応じて、ひとしく教育を受ける権利を有する。 2 すべて国民は、法律の定めるところにより、その保護する子女に普通教育を受けさせる義務を負ふ。義務教育は、これを無償とする。 *9-4:http://www.japaneselawtranslation.go.jp/law/detail_main?re=&vm=01&id=2442) (教育基本法 平成十八年十二月二十二日法律第百二十号 我々日本国民は、①たゆまぬ努力によって築いてきた民主的で文化的な国家を更に発展させるとともに、②世界の平和と人類の福祉の向上に貢献することを願うものである。我々は、この理想を実現するため、個人の尊厳を重んじ、真理と正義を希求し、公共の精神を尊び、豊かな人間性と創造性を備えた人間の育成を期するとともに、伝統を継承し、新しい文化の創造を目指す教育を推進する。ここに、我々は、日本国憲法の精神にのっとり、我が国の未来を切り拓く教育の基本を確立し、その振興を図るため、この法律を制定する。 第一章 教育の目的及び理念 (教育の目的) 第一条 教育は、人格の完成を目指し、平和で民主的な国家及び社会の形成者として必要な資質を備えた心身ともに健康な国民の育成を期して行われなければならない。 (教育の目標) 第二条 教育は、その目的を実現するため、学問の自由を尊重しつつ、次に掲げる目標を達成するよう行われるものとする。 一 ①幅広い知識と教養を身に付け、②真理を求める態度を養い、豊かな情操と道徳心を培うとともに、健やかな身体を養うこと。 二 個人の価値を尊重して、その能力を伸ばし、創造性を培い、自主及び自律の精神を養うとともに、職業及び生活との関連を重視し、勤労を重んずる態度を養うこと。 三 正義と責任、男女の平等、自他の敬愛と協力を重んずるとともに、公共の精神に基づき、主体的に社会の形成に参画し、その発展に寄与する態度を養うこと。 四 生命を尊び、自然を大切にし、環境の保全に寄与する態度を養うこと。 五 伝統と文化を尊重し、それらをはぐくんできた我が国と郷土を愛するとともに、他国を尊重し、国際社会の平和と発展に寄与する態度を養うこと。 (生涯学習の理念) 第三条 国民一人一人が、自己の人格を磨き、豊かな人生を送ることができるよう、その生涯にわたって、あらゆる機会に、あらゆる場所において学習することができ、その成果を適切に生かすことのできる社会の実現が図られなければならない。 (教育の機会均等) 第四条 すべて国民は、ひとしく、その能力に応じた教育を受ける機会を与えられなければならず、人種、信条、性別、社会的身分、経済的地位又は門地によって、教育上差別されない。 2 国及び地方公共団体は、障害のある者が、その障害の状態に応じ、十分な教育を受けられるよう、教育上必要な支援を講じなければならない。 3 国及び地方公共団体は、能力があるにもかかわらず、経済的理由によって修学が困難な者に対して、奨学の措置を講じなければならない。 第二章 教育の実施に関する基本 (義務教育) 第五条 国民は、その保護する子に、別に法律で定めるところにより、普通教育を受けさせる義務を負う。 2 義務教育として行われる普通教育は、各個人の有する能力を伸ばしつつ社会において自立的に生きる基礎を培い、また、国家及び社会の形成者として必要とされる基本的な資質を養うことを目的として行われるものとする。 3 国及び地方公共団体は、義務教育の機会を保障し、その水準を確保するため、適切な役割分担及び相互の協力の下、その実施に責任を負う。 4 国又は地方公共団体の設置する学校における義務教育については、授業料を徴収しない。 (学校教育) 第六条 法律に定める学校は、公の性質を有するものであって、国、地方公共団体及び法律に定める法人のみが、これを設置することができる。 2 前項の学校においては、教育の目標が達成されるよう、教育を受ける者の心身の発達に応じて、体系的な教育が組織的に行われなければならない。この場合において、教育を受ける者が、学校生活を営む上で必要な規律を重んずるとともに、自ら進んで学習に取り組む意欲を高めることを重視して行われなければならない。 (大学) 第七条 ①大学は、学術の中心として、高い教養と専門的能力を培うとともに、②深く真理を探究して新たな知見を創造し、③これらの成果を広く社会に提供することにより、社会の発展に寄与するものとする。 2 大学については、自主性、自律性その他の大学における教育及び研究の特性が尊重されなければならない。 (私立学校) 第八条 私立学校の有する公の性質及び学校教育において果たす重要な役割にかんがみ、国及び地方公共団体は、その自主性を尊重しつつ、助成その他の適当な方法によって私立学校教育の振興に努めなければならない。 (教員) 第九条 法律に定める学校の教員は、自己の崇高な使命を深く自覚し、絶えず研究と修養に励み、その職責の遂行に努めなければならない。 2 前項の教員については、その使命と職責の重要性にかんがみ、その身分は尊重され、待遇の適正が期せられるとともに、養成と研修の充実が図られなければならない。 (家庭教育) 第十条 父母その他の保護者は、子の教育について第一義的責任を有するものであって、生活のために必要な習慣を身に付けさせるとともに、自立心を育成し、心身の調和のとれた発達を図るよう努めるものとする。 2 国及び地方公共団体は、家庭教育の自主性を尊重しつつ、保護者に対する学習の機会及び情報の提供その他の家庭教育を支援するために必要な施策を講ずるよう努めなければならない。 (幼児期の教育) 第十一条 幼児期の教育は、生涯にわたる人格形成の基礎を培う重要なものであることにかんがみ、国及び地方公共団体は、幼児の健やかな成長に資する良好な環境の整備その他適当な方法によって、その振興に努めなければならない。 (社会教育) 第十二条 個人の要望や社会の要請にこたえ、社会において行われる教育は、国及び地方公共団体によって奨励されなければならない。 2 国及び地方公共団体は、図書館、博物館、公民館その他の社会教育施設の設置、学校の施設の利用、学習の機会及び情報の提供その他の適当な方法によって社会教育の振興に努めなければならない。 (学校、家庭及び地域住民等の相互の連携協力) 第十三条 学校、家庭及び地域住民その他の関係者は、教育におけるそれぞれの役割と責任を自覚するとともに、相互の連携及び協力に努めるものとする。 (政治教育) 第十四条 良識ある公民として必要な政治的教養は、教育上尊重されなければならない。 2 法律に定める学校は、特定の政党を支持し、又はこれに反対するための政治教育その他政治的活動をしてはならない。 (宗教教育) 第十五条 宗教に関する寛容の態度、宗教に関する一般的な教養及び宗教の社会生活における地位は、教育上尊重されなければならない。 2 国及び地方公共団体が設置する学校は、特定の宗教のための宗教教育その他宗教的活動をしてはならない。 第三章 教育行政 (教育行政) 第十六条 教育は、不当な支配に服することなく、この法律及び他の法律の定めるところにより行われるべきものであり、教育行政は、国と地方公共団体との適切な役割分担及び相互の協力の下、公正かつ適正に行われなければならない。 2 国は、全国的な教育の機会均等と教育水準の維持向上を図るため、教育に関する施策を総合的に策定し、実施しなければならない。 3 地方公共団体は、その地域における教育の振興を図るため、その実情に応じた教育に関する施策を策定し、実施しなければならない。 4 国及び地方公共団体は、教育が円滑かつ継続的に実施されるよう、必要な財政上の措置を講じなければならない。 (教育振興基本計画) 第十七条 政府は、教育の振興に関する施策の総合的かつ計画的な推進を図るため、教育の振興に関する施策についての基本的な方針及び講ずべき施策その他必要な事項について、基本的な計画を定め、これを国会に報告するとともに、公表しなければならない。 2 地方公共団体は、前項の計画を参酌し、その地域の実情に応じ、当該地方公共団体における教育の振興のための施策に関する基本的な計画を定めるよう努めなければならない。 第四章 法令の制定 第十八条 この法律に規定する諸条項を実施するため、必要な法令が制定されなければならない。 附 則 〔抄〕 (施行期日) 1 この法律は、公布の日から施行する。 <教員の質と労働条件など> PS(2019年10月21、24、28、29日追加):*9-4の教育基本法第9条に、「①教員は崇高な使命を深く自覚して絶えず研究と修養に励み、職責の遂行に努めなければならない」「②教員は使命と職責の重要性に鑑み、身分が尊重され、待遇の適正が期せられるとともに、養成と研修の充実が図られなければならない」と記載されている。一般社会でもいじめやハラスメントは多発しているが、*10-1のように、教員自身がいじめを行っているようでは、児童生徒にいじめを行わないよう指導することはできず、首謀者か追随者かは問わず、いじめを止めるのではなく加担する側に立つのは勇気や公正な態度の見本を示すどころか逆を行っていて、①からほど遠い。 また、*10-2は、「③忙しい時期は勤務時間を延長して夏休み中に休暇を取るような『変形労働時間制』を公立校の教員にも適用できる法改正案を政府が閣議決定した」「④夏休み中も部活動や研修があり、必ず休みが取れるとは限らない」「⑤過労死労災認定の基準となる月80時間を超えて残業をしている教員は、文科省の16年度の調査で小学校で3割余・中学校で6割近くに上り、日本の教員の勤務時間は欧米各国に比べると突出して長い」「⑥順次導入される次期学習指導要領では、思考力や表現力を引き出す授業の工夫が一層求められる」等が書かれているが、企業と比較して教員は休みが多いので、私は③は妥当だと思う。そして、いつまでも④⑤を主張しているようでは思考力がなく、⑥を行うことができる教員が何割いるのか考えさせられる上、自分が上手くない人から教わっても上手くはなれないため、部活や外国語指導を従来の教員に担当させるのが効果的かどうかも疑問だ。さらに、学校も組織であるため教員が雑用に翻弄されずに本当の教育を行える体制を作ることはできるし、とっくの昔に作っていなければならない。つまり、②は、質の高い教育を行うために定めたもので、教員の数のみを問題にするのではなく待遇の適正化によって質の高い人材を確保しようとしているのである。 なお、*10-3のように、関東では2019年度当初時点で公立小中学校に配置すべき教員が少なくとも503人不足しており、産休・育休取得者や病気休職などが出た場合に代わりの教員を確保できない現状が覗えたそうだ。しかし、そのリストの人材が枯渇した理由は、少なくなった新卒者を多くの企業が奪い合っているからで、それでも定年を60~65歳に保たなければならない理由はない上、待遇が悪ければ教員免許を持っていても教員という職業を選択する人は少なくなることを忘れてはならない。 インドネシアでは、*10-4のように、ジョコ大統領が米ハーバード大経営大学院を修了してゴジェックを創業したマカリム氏を教育・文化相に任命し、先進国入りを目指して高度産業を担える人材育成を最重要課題の一つに掲げて教育改革をするそうだ。日本は、最終学歴こそインドネシアより高いが、頑張らない方向への改革を続ければ、2045年には先進国に入っていないかもしれない。 2019年10月28日、*10-5のように、日本私立大学連盟の鎌田会長が、「⑦高等教育の無償化は『国私格差』拡大の恐れがある」「⑧私大の増収に寄与しない」「⑨新制度は受給対象者を2浪、20歳までに限っている」「⑩国立大学と私立大学の卒業生が国や社会全体にもたらす便益にこれほど大きな差があるとは考えられない」と批判されているが、日本の高等教育の問題は国私格差を無くすために国公立大学の授業料を上げて学生の高等教育負担を増やし、志のある学生に高等教育を受けにくくさせたことに由来する。また、私大は入試科目が少なく(=学生の知識や理解度はそれだけ狭くて浅い)、建学の精神に基づいて学生の選抜方針や教育方針を自由に決めることができ、巨大マスプロ教育(=議論したり、考えたりする教育が僅少)によって⑩も十分でないため、⑦のように、授業料の国私格差だけを問題にするのは、志ある学生を育てようとしている高等教育無償化の趣旨とは異なる。また、教育は人材育成のためにあり、大学の増収のためにあるのではないため、高等教育無償化に関する⑧の批判には驚いた。さらに、⑨の受給対象者を2浪に限っているのは、就職もせず大学受験で何浪もできる人はそれだけ裕福な家庭の子であることから当然で、年齢制限については、社会に出た後で再び大学で学ぶ意欲のある人は、働いている期間にそのくらいの貯金はしておけということだ。 また、*10-6のテレビ番組(プライムニュース)は私も見ていたが、キャスターが「受験生の経済状況や居住地で不利が生じて不公平ではないか」と言ったので、萩生田氏が「『あいつ予備校に通ってずるい』と言うのと同じだ(≒不公平に当たらない)」と答えたのであり、私は同意だ。だが、大学入学共通テストで導入される民間検定試験がいくつもあると比較できないため、留学に影響するTOEFL一本にするのがよいと考える。中学・高校でTOEFL試験を何度も行えば、不公平はなくなり、受験生も慣れる。そして、それだけでは受験生間に差がつかないとか、大学教育に不十分だと考える大学は、東大のように二次試験を行えばよいだろう。 なお、2019年10月29日、*10-7のように、朝日新聞が、大学入試改革として2020年4月から英検やGTECなど7種類の英語民間試験を活用することについて、「⑪塾に通わずに受験勉強をしている母子家庭の子や離島の生徒を例に出して教育機会均等と全く逆としている」「⑫教育基本法は『すべて国民は、ひとしく、その能力に応じた教育を受ける機会を与えられなければならない』とする」「⑬大臣が地域・経済格差が教育格差に繋がるのを容認したことが問題」「⑭都会の裕福な家の子が何回も受験の練習をするのを妨げられない」等を記載しているが、7種類の英語民間試験を活用することこそ比較可能性をなくして公正な評価を不可能にするため問題なのである。そのため、大学入試なら、各大学が入試として認定する民間試験を指定し、例えば留学に役立つTOFLEの結果のみを採用することとして、中学・高校から学校でTOFLEの試験を繰り返せば、すべての問題を前向きに解決できるが、そのためには延期が必要だろう。 また、教育は、“身の丈”を伸ばすために行うものだが、⑪は、公立の初等・中等教育の教育内容が不十分で、塾に通わせなければ高等教育の受験もおぼつかない現状が問題なのであり、それは英語だけの問題でもないため、なったばかりの文科大臣の発言の問題に帰するのは小さすぎる。さらに、⑫や*9-4の教育基本法4条に定められた教育の機会均等は、入試の機会均等や奨学金などで一応は達せられており、結果平等を求めるものではない。⑬⑭については、地域間格差や経済格差が教育格差に繋がっているのは事実だが、これは地域間の産業格差や教育に対する意識格差が密接に関係しており、首都圏や都会だから有利とも限らないため、教育基本法13条、17条のように、国と地域で総合的な基本計画を立てて進めなければならないのである。 *10-1:https://www.niigata-nippo.co.jp/opinion/editorial/20191020502333.html (新潟日報社説 2019年10月20日) 教員のいじめ 本分忘れた許し難い暴走 子どもの教育という自らの職責を忘れた、信じられない暴走である。あまりの荒廃ぶりにあぜんとする。これでは、子どもも保護者も学校に不信と不安を抱く。再発を防ぐためにも、なぜ問題が起きたのか、歯止めを掛けられなかったのかを徹底的に解明しなければならない。神戸市立小学校の教諭4人が同僚に対して、度重なるいじめ行為をしていた。加害者は30代の男性教諭3人と40代の女性教諭1人である。集中的に被害に遭っていた20代の男性教諭は精神的に不安定になり、9月から欠勤した。羽交い締めにして激辛カレーを食べさせる。無料通信アプリLINE(ライン)で別の女性教員に性的なメッセージを送るよう強要する。訴えられたいじめの内容は極めて悪質だ。男性教諭は50種類以上のいじめがあったと申告している。熱湯の入ったやかんを顔に押し付けられる暴行、灰皿に入れた水を車内でまき散らされる嫌がらせなどもあったという。ほかに20代の教員3人が暴言やセクハラを受けていた。「反抗しまくって学級つぶしたれ」。加害教員が児童にこう言っていたとの訴えも明らかになっている。事実であれば、子どもたちをいじめに加担させようとしたとも受け取れる。常軌を逸しているというほかない。問題が発覚し、ショックを受けた児童が学校を休んだケースもあった。子どもへの心理的影響もとても心配だ。学校でのいじめは増加し続けている。文部科学省の最新の発表によると、全国の小中学校や高校、特別支援学校での2018年度のいじめ認知件数は54万3933件、心身に深刻な被害が生じる「重大事態」は602件。ともに過去最多だった。いじめ防止は今や学校や教員にとって最大の課題だろう。にもかかわらず、教員同士の間でもいじめがあったことにやりきれない思いに駆られる。神戸市教委によると、欠勤している男性教諭は昨年以降いじめを受けていた。それを市教委が確認したのは今年9月。男性教諭の家族が訴えたからだ。この間、校内で問題はどう扱われていたのか。今春異動した前校長と現校長はいじめの相談を受けても、市教委に詳細を伝えなかった。それが、問題を深刻化させた面もあろう。市教委が設置した調査委員会による調べはこれから本格化する。管理職の対応の問題点も掘り下げ、理由や背景を明らかにしなければならない。このところ本県でも、教員の不祥事が相次いでいる。9月には長岡市の小学校校長が買春の疑いで逮捕され、十日町市内の中学校教諭が児童買春で書類送検された。モラルの低下は目を覆うばかりである。子どもたちや地域を裏切ることのないよう、教育界は自らに課せられた責任の重さを改めて肝に銘じてもらいたい。 *10-2:https://www.shinmai.co.jp/news/nagano/20191021/KT191018ETI090016000.php ( 信濃毎日新聞 2019年10月21日) 教員変形労働制 根本的な是正にならない 年度初めや学校行事が立て込む忙しい時期は勤務時間を延長し、代わりに、夏休みの期間中に休暇を取る―。働く時間を年単位で調整する「変形労働時間制」を公立校の教員にも適用できるようにする法改正案を政府が閣議決定した。長時間労働が常態化した教員の働き方改革の一環と位置づけている。ただ、休暇をまとめて取れるようにしても、労働時間が全体として減るわけではない。むしろ、学期中の長時間労働を追認することになりかねない。定時が延びると会議などが入り、家に持ち帰る仕事がかえって増えないか…。心配する声が現場から出ている。夏休み中も部活動や研修があり、必ず休みが取れるとは限らない。表向き残業時間は減っても、どこまで過重労働の是正につながるのか疑問だ。文部科学省は、教員の残業時間の上限を月45時間とする指針を1月に定めている。この指針の位置づけも条文で明確にするが、変形労働制は月ごとの上限をなし崩しにする恐れがある。日本の教員の勤務時間は欧米各国に比べると突出して長い。経済開発協力機構(OECD)の2018年の調査では、5年前よりさらに増えた。過労死の労災認定の基準となる月80時間を超えて残業をしている教員は、文科省の16年度の調査で、小学校で3割余、中学校では6割近くに上る。順次導入される次期学習指導要領では、思考力や表現力を引き出す授業の工夫が一層求められる。小学校では英語が教科になり、授業時間も増える。教員の負担が増すのは目に見えている。一方で、子どもを取り巻く問題は深刻化している。18年度に全国の学校で確認されたいじめは54万件を超え、心身に重大な被害が及ぶ事態も600件に達した。自殺した小中高校生は330人余に上り、ここ30年で最も多い。親から虐待される子も増えている。教員に時間と気持ちの余裕がなければ、子どもと丁寧に向き合うことはできない。発しているサインや異変を見過ごすことにもなる。過重な負担を減らすには、十分な教員数を確保するとともに、学校や教員が担ってきた仕事を見直し、分担する仕組みや補う態勢を整えていく必要がある。法改正により一律に変形労働制が取られるわけではなく、導入するかどうかは自治体が判断する。国会での法案審議に加え、地方議会や地域で、学校現場の実情を踏まえた議論が欠かせない。 *10-3:https://www.tokyo-np.co.jp/article/national/list/201910/CK2019102002000144.html (東京新聞 2019年10月20日) 教員不足 公立小中500人 本紙1都6県アンケート 本紙が関東1都6県の計39の自治体の教育委員会に行ったアンケートで、2019年度当初時点で、公立小中学校に配置すべき教員が、少なくとも503人不足していたことが分かった。教員不足の自治体は16で4割に上った。回答からは、産休・育休取得者や病気休職などが出た場合に、代わりの教員を確保できない現状がうかがえ、児童生徒への影響も懸念される。教員の採用や配置は都道府県と政令市の各教委が行う。本紙は今年六~七月、神奈川、千葉、埼玉、茨城、栃木、群馬の各県と横浜、川崎、相模原、さいたま、千葉の五つの政令市の教委にアンケートした。東京都内は二十三区と人口二十万人以上の五市の教委に調査した。調査結果によると、小学校では十三自治体で常勤三百四十四人、非常勤三十九人が不足。中学校も十三自治体で、常勤八十三人、非常勤三十七人が不足していた。小学校では学級担任十三人が、中学校は教科担任二十三人が不足していた。教員が配置できない理由で多かったのは、産育休などの教員の代役となる非正規教員の不足だ。教員の欠員が出た場合、学校などはまず都道府県教委などが持つ登録リストに載っている人の中から後任を探す。しかし近年、このリストの人材は枯渇気味。登録しているのは「教員採用試験の不合格者」が多く、二〇一〇年ごろからは、かつて大量採用されたベテランが退職期を迎え、正規採用が増えたことで登録者が減った。教員志望者自体も減少傾向にあり、新たな登録も減っている。一方で欠員を埋めるための需要は増加している。「大量退職、新規採用増」の影響で、公立学校では教員の年齢が若返っており、ここ数年はその世代が産休や育休を取ることが多い。教員確保が難しい理由として「若手教員が増えて産休・育休取得者が増加しているため」(千葉県)という回答も目立った。「病気休職が日々発生している」(東京都八王子市)との回答もあるように、過密労働による精神疾患などで休んだり、辞めたりするケースも少なくない。 *10-4:https://www.nikkei.com/article/DGXMZO51299530T21C19A0FF1000/ (日経新聞 2019/10/23) インドネシア、教育相にゴジェック創業者、競争力強化へ人材育成急ぐ インドネシアで23日、配車サービス大手、ゴジェック創業者のナディム・マカリム氏(35)が教育・文化相に就任した。2045年の先進国入りを目指すジョコ大統領は高度な産業を誘致するために人材育成を2期目の最重要課題のひとつに掲げている。ゴジェックで200万人の運転手を教育して職を生み出したナディム氏の経験を生かし、産業界に必要な人材育成を急ぐ。ジョコ大統領が23日発表した新内閣の目玉はナディム氏の教育・文化相就任だった。ナディム氏は早速、5千万人の児童・生徒を対象に、IT(情報技術)教育などを充実させる考えを示した。ジョコ氏は「産業界で役立つ人材育成の突破口を作ってほしい」として、教育機関と産業界の懸け橋としての役割も期待するとした。ナディム氏は1984年生まれで、米ハーバード大経営大学院を修了した。ゴジェックを起業し、15年にスマホを使った配車や宅配、金融などのサービスを本格的に始め、わずか3~4年でインドネシア人の生活に不可欠なサービスに育てた。ゴジェックは世界に20社ほどしかない巨大未上場企業「デカコーン」(企業評価額100億ドル=1.1兆円=以上の未上場企業)となった。ナディム氏は21日、入閣要請を受諾し、ゴジェックの最高経営責任者(CEO)を退任した。ナディム氏は23日、従業員に宛てた電子メールで、ゴジェックが配車などで人々の生活を改善してきたことに触れ、「インドネシアが(ゴジェックにいるような)高度な人材をもっと生み出すためには教育システムを変える必要がある」と入閣の理由を述べた。もともとは得意分野のデジタル担当相やイノベーション担当相などとして登用する案も出ていたが、最終的に教育・文化相という重要閣僚で起用することが決まったのは、ナディム氏がゴジェックで運転手を教育して職を与えたことを高く評価したためだ。就職につながる国の教育システム作りを託した。ジョコ氏は早い段階からナディム氏の事業に注目して支援してきた。15年12月に配車サービスを禁止する通達が出た際には「誰のための規制だ」と運輸相を叱責し、事実上撤回させた。19年4月にはゴジェックの運転手向けのイベントにジョコ氏が参加するなど、ジョコ政権とナディム氏の関係は深かった。ジョコ氏は組閣にあたって、ミレニアル世代(1980年から2000年ごろ生まれの若者)の代表として、有力スタートアップ経営者や大手財閥の若手経営者らの入閣を検討していた。なかでもナディム氏には4月の大統領選で再選を決めた直後から接触しており、意中の人物として早くから決めていたようだ。ただ、ナディム氏の前には大きな壁が立ちはだかる。インドネシアの労働人口のうち、最終学歴が小学校卒以下の人が約4割で、中学校卒以下も合わせれば約6割に達する。産業界からは「即戦力として使える人材が少ない」(日系企業)といった不満が出ていて、海外からの投資が周辺国に流れる一因となっている。ジョコ氏は23日、閣僚に対して「具体的な成果を意識して仕事をするように」と訓示し、早期に結果を出すことを求めた。教育は一朝一夕で改善するものではないが、ナディム氏は短期間で教育の抜本的な改善と、産業界への人材の送り出しという困難な課題に答えを出さなくてはならない。 *10-5:https://www.nikkei.com/paper/article/?b=20191028&ng=DGKKZO51395670V21C19A0CK8000 (日経新聞 2019年10月28日) 高等教育の無償化、「国私格差」拡大の恐れ、前日本私立大学連盟会長 鎌田薫氏 私大の増収寄与せず/現行補助廃止なら改悪 2020年4月から低所得世帯の学生が対象の高等教育の無償化が始まるが、日本私立大学連盟の鎌田薫前会長(早稲田大学前総長)は私立大学には問題が多い制度だと批判する。来年4月から、大学、短大、高専、専門学校に在学する住民税非課税世帯およびそれに準ずる世帯の学生を対象として、新たな授業料減免制度が始まり、給付型奨学金も拡充されることになった(高等教育の就学支援新制度)。初年度の予算は7600億円が予定されている。600校を超える4年制私立大学全体に対する助成金総額が3000億円弱だから、この金額は画期的に大きなものといえる。ただし、この授業料減免制度は学生の授業料を国が代わって大学に支払うものであるから大学の収入増にはつながらず、国の負担分は消費税引き上げによる財源を用いた内閣府の社会保障関連予算に位置づけられる。グローバル化、情報化と少子高齢化が急速に進む現代日本社会においては、国民一人ひとりが高度の知識・技能を身につけ、新たな価値を創造していくことが強く求められている。一方で、教育費負担が子どもを持つことに対する最大の抑制要因となっている。実際にも、低所得者層の大学進学率は漸減傾向にあり、経済格差と教育格差の悪循環が懸念されている。これらのことを考えれば、市民生活の安定と国の繁栄を維持発展させるためには、高等教育費負担の軽減を図ることが必要であり、新制度がその第一歩を踏み出したこと自体は高く評価しなければならない。しかし、その制度設計には私立大学として看過できない問題点があり、私学団体も一貫して批判的な意見を述べてきた。ここでは、特に国私間の格差を拡大させる恐れについて私見を述べたい。 □ □ □ 国の高等教育費支出は、学生1人あたり、国立大学202万円、私立大学15万円であって、13倍を超える格差がある。これらはいずれも平均額であり、国立大学生の3割は授業料減免の恩恵を受けているし、私学助成の交付額は大学によって様々であるから、一人ひとりについて見れば、より多様な比率になる。その意味では精密さに欠ける比較ではあるが、国立大学と私立大学の卒業生が国や社会全体にもたらす便益にこれほど大きな差があるとは考えられず、国費の投資効率や納税者間の平等という観点からは正当化が難しい格差といえよう。本来なら、こうした異常な格差を解消した上で、個々の学生の能力と経済状況に応じて幅広く柔軟な支援策を講ずるべきであって、大学の設置形態によって支援内容に差を設けることは合理的でなく、不当な格差を拡大させる恐れもある。例えば、ある受験生が強く進学を希望する私立大学の特定学部の授業料が160万円であるとすると、新制度による支援は70万円を上限としているから、90万円の自己負担を覚悟しなければならない。この受験生が第一希望を断念して国公立大学に進学すれば、学費全額を国が負担するという今回の制度が本人と国の将来にとって果たして有益なのだろうか。現状でも国立大学生の世帯収入が私大生のそれを上回っており、受験準備に十分な投資ができなければ難関大学に進学できない傾向が顕著になっている。新制度が国は国公立大学への進学を強く奨励しているというメッセージと受け止められれば、この傾向はさらに強まり、制度目的とは逆に受験準備のために十分な投資をする余裕のない受験生はますます進学が困難になる恐れがある。学部学生の約8割に対する教育を担っている私立大学には、低所得者層を含む多様な学生が在籍している。そのため、各私立大学は独自の支援措置をとっており、その総額は毎年900億円規模に上っている。現在は、年収841万円以下の世帯の学生に対する各私大独自の授業料減免額の2分の1について国庫補助を受けられるものとされている。実際の交付額は90億円程度に留まっているが、就学支援新制度の導入に伴って、従来の補助は廃止されるといわれる。最も多くの学生が属する年収400万~900万円の世帯に対する授業料減免への公的支援がなくなったとしても、各大学は従来の減免措置を取りやめることはできないだろうし、新制度の影響で支援策の拡充を迫られるかもしれず、私立大学にとっては改悪としかいいようがない。しかも、その原資には学生からの授業料も含まれるため、実際上は学生相互間の所得移転による社会保障の肩代わりを拡大させるものであり、本来あるべき方向性とは逆行している。 □ □ □ 新制度は受給対象者を2浪、20歳までに限っている。さらに、現行制度では補助対象としていた大学院生の授業料減免が廃止されるとすると、教育再生実行会議や人生100年時代構想会議などが、生涯を通じて何時でも必要なときに必要なことを学べる体制を整えることや、博士学位取得の促進などを提言してきたが、そうした政策と矛盾することになる。新法付則の定める施行後4年の見直しに向けて、国私間格差の抜本的解消、諸外国で行われているような国公立大学に低所得者層の学生を一定数入学させる制度の導入、中間所得層を含む幅広い学生に対する支援措置の拡充などについて深く真剣に検討されることを切に期待する。 *10-6:https://www.hokkaido-np.co.jp/article/358826?rct=n_society (北海道新聞 2019年10月28日) 萩生田文科相、「身の丈に合わせて」発言謝罪 萩生田光一文部科学相は28日、大学入学共通テストの英語で導入される民間検定試験に関して「自分の身の丈に合わせて頑張ってもらえれば」とテレビ番組で述べたことについて、報道陣の取材に応じ「国民、特に受験生に不安を与えかねない説明だった。おわびしたい」と謝罪した。民間試験導入を巡っては、受験生の経済状況や居住地によって不利が生じるのではないかと懸念の声が高まっており、全国高等学校長協会は2020年4月開始の延期を求めている。番組は24日に放映され、萩生田氏は不公平への懸念について「『あいつ予備校に通ってずるい』というのと同じだと思う」との見方も示していた。 *10-7:https://digital.asahi.com/articles/DA3S14235380.html (朝日新聞 2019年10月29日) (時時刻刻)「格差を容認」批判噴出 英語民間試験、文科相「身の丈に合わせがんばって」 2020年度から始まる大学入学共通テストで活用される英語の民間試験について、萩生田光一文部科学相が「身の丈に合わせてがんばって」と発言し、28日、謝罪に追い込まれた。教育格差を容認するような教育行政トップの発言に、受験生や教育関係者から憤りの声が上がった。野党は大臣の辞任を求め、追及を強める考えだ。 ■謝罪、発言は撤回せず 「国民の皆様、特に受験生の皆さんに不安や不快な思いを与える説明不足な発言であった」。28日、萩生田氏は文科省内で謝罪した。問題の発言は、24日の報道番組で、大学入試改革の目玉として来年4月から活用が始まる英語民間試験に言及した際に飛び出した。現在の高2が主に受ける共通テストでは、英検やGTECなど7種類の民間試験を使って、英語の「読む・聞く・話す・書く」の4技能を測る。国のシステムで各人の成績を集約し、出願先の大学に提供する。練習のために何度受けてもいいが、大学に提供されるのは高3で受けた2回までの試験の成績だ。住む場所や家庭の経済状況によって不公平が生じないか――。こんな質問に、「『あいつ予備校通っててずるい』というのと同じ」などと反論。生徒の境遇により本番までの受験回数に差が出るのを認めた上で、「身の丈に合わせて、2回をきちんと選んで勝負してがんばってもらえば」と述べた。ただ、萩生田氏は28日の取材では不公平を容認しているとの指摘に対して、「どんなに裕福でも2回しか結果は提出できないので、条件は平等」と強調。発言は撤回せず、「民間試験なので、全ての人が(本番の)2回しか受けてはいけないというルールにはできない」などと釈明した。受験料が2万5千円を超える試験や、会場が都市部の10カ所に限られる試験もあり、地域格差や経済格差の問題は、導入が決まった当初から指摘されてきた。文科省は、低所得世帯の受験料減免を業者に求めたり、離島の受験生に交通費や宿泊費の一部を補助する支援策を来年度予算の概算要求に盛り込んだりした。一方で、萩生田氏は1日の会見で、新制度について「初年度は精密さを高めるための期間」などと発言。「生徒を実験台にするのか」などと批判を浴びた。今回の発言で、さらに批判が強まりそうだ。文科省幹部は「『なぜあんな発言を』と考える職員はいるだろう。高校などに説明する際に悪影響が出るのが心配だが、立ち止まる余裕はない」と語った。 ■教育機会均等と「全く逆」 萩生田氏の発言はSNSなどを通じて広がり、「地方の貧乏人は身の程を知れという姿勢?」などと反発が相次いだ。都内の高校2年の男子生徒(17)は母子家庭で、塾に通わずに受験勉強をしている。「与えられている条件が人によって違うのに、『身の丈に合った』と言われると、自分の可能性を抑え込まれた感じがする」と言う。「そもそも身の丈に左右されてしまうような制度。それを止めるどころか推進するような発言だと腹が立ちました」。都立高校の50代教諭は「教育を担当する大臣として、あり得ない発言」と憤る。離島の都立高校に赴任したことがある。受験料や船代、宿泊代をこつこつためていた生徒の家族をいくつも知っている。「格差を追認するような発言を大臣がしていいのか」。識者からも批判の声が上がる。小林雅之・桜美林大教授(教育社会学)は「国がすべきことと全く逆の発言であり、問題だ」と言う。教育基本法には「すべて国民は、ひとしく、その能力に応じた教育を受ける機会を与えられなければならず」とある。小林教授は「国はもっと支援策を講じるべきだ。全国高校長協会が延期を求めるなど、試験への批判も強い。再検討した方がよい」と言う。萩生田氏の発言に対し、野党は強く反発する。大臣の辞任を求め、厳しく追及する構えだ。英語民間試験を巡っては、野党統一会派と共産党が24日、「経済的な状況や居住地域に左右される」などとして、導入を延期する議員立法を衆院に提出した。その後、飛び出した萩生田氏の発言に、野党国対幹部は「憲法で保障された教育の機会均等なのに大臣自らが不平等を容認している。国会でも取り上げざるを得ない」。一方、菅義偉官房長官は28日午前の記者会見で萩生田氏の文科相としての資質について問われると、「適材適所だと思っている」と述べた。 ■<視点>制度自体に問題、浮き彫り 英語民間試験の活用について「身の丈に合わせてがんばってもらえば」と発言した萩生田光一文科相が「説明不足だった」と謝罪した。だが問題は「説明不足」だったことではない。まず、大臣が「身の丈に合わせて」と格差を容認する言葉を口にしたことだ。地域・経済格差が教育格差につながるのを防ぐのが大臣の責務だ。課題を受験生に押しつけ、開き直ったとも受け取れる。こんな姿勢では、教育政策を預かる資格はない。さらに深刻なのは、制度自体が「身の丈入試」であることを拭えない点だ。民間試験を使う以上、都会の裕福な家の子が何回も受験の練習をするのを妨げられない。萩生田氏の発言は、この問題を改めてあぶり出した。11月1日から受験用の「共通ID」の申し込みが始まる。受験生の不安はすでに限界を超えている。 <一般社会であった有名ないじめ> PS(2019年10月23、24日追加): *11-1は、「①メーガン妃の『個人的な手紙』を報じたのは著作権侵害・データ保護法違反などにあたるとして、ハリー王子夫妻が英大衆紙と親会社を提訴した」「②王子は『こうした攻撃的な報道は他人の人生を台無しにするいじめだ』と強く非難している」としている。しかし、“血統書付きの家庭”の出身でないのはメーガン妃の責任ではなく、それでも公爵夫人になれたのはメーガン妃の実力であるため、これらの報道は「人種差別」「いじめ」に入るだろう。また、「③服装やふるまいが伝統破りだと頻繁に指摘され」「④側近の退職が相次ぎ、『気難しい公爵夫人』とあだ名を付けられ」「⑤一部メディアで激しい批判にさらされた」のも、肌の色や経歴が異なれば似合う服や行動が異なるのは当然であるため、(頭の固い)側近が退職したからといってメーガン妃のせいと決めつけるわけにはいかない。つまり、この種の報道は「言論の自由」「表現の自由」よりも「名誉棄損」や「人権侵害」に当たるのだ。そして、イギリス国民は、メーガン妃の肌の色や経歴をメリットとして活かした方が賢いし、私はデザイナーの実力でメーガン妃の容姿をぱっと輝かせる服装を見たいと思っている。 また、*11-2は、日本の現皇后雅子妃の話で、2003年に「⑥適応障害(そういう精神病はない)」という変な病名で“療養”に入られて後、皇后になってから輝きを増したと言われている。しかし、私は結婚1年目に中東を訪れた時と比較して現在のファッションは顔立ちを活かせないぼーっとしたもので、これが日本の皇室に“適応”した姿とは情けなく思う。さらに、日本のマスコミは「笑顔」「笑顔」と繰り返し、意味もなく笑うことを強要しているが、(女優じゃあるまいし)外国人から見ると本物の喜びからくるのではない意味のない笑いはむしろ気味が悪いのだ。また、「⑦エリート中のエリートで美しい女性は相当に鼻持ちならない人格」「⑧ミーミーミーでは無く、自己主張が少なく、人に合わせる」等は、日本で女性に対してよく使われる評論だが、⑦は女性蔑視に由来し、⑧のように自己主張が少なく他人に合わせるだけの人は存在感や魅力がない上、こういう仕草を強要するのは女性差別であることがわかっているだろうか。 私も、Fairでなく女性蔑視を含む過小評価や意図的に歪められた批判をメディアやネットで吹聴されて大きな損害を受け、「こういう社会の雰囲気を変えることが唯一の解決策だ」と思って提訴したが、勝訴しても意図的に歪められネットに掲載された誹謗中傷は消されなかった。そのため、息子がネットで中傷被害を受けて加害者を特定するために法廷で闘うことを決めた*11-3のような母親がいるのに、違法行為になるネット上の匿名の誹謗中傷の犯人を明らかにしなかったり、それらの記載を削除しなかったりするプロバイダーは、犯罪幇助者か犯罪者本人だと考える。しかし、子の方は、サッカーを辞めて他のことをしたり、不登校や自傷行為などで自分が学べない状況を作るよりは、もっとよい学校に転校して自分の道を開いた方がよさそうだ。     (図の説明:上の写真は、2019年10月22日に行われた即位礼正殿の儀で、左から雅子皇后、天皇・皇后両陛下、秋篠宮ご一家、ご親戚の順に並べた。十二単衣は平安時代の装束だが、制服のように全員同じ色ではなく、人ごとに異なる色にしたり、比翼仕立てにしたりして工夫すると、色合いやシルエットがもっと美しくなると思う)     (図の説明:1番左の写真は、即位礼正殿の儀を見つめる国賓の夫人たちで、凛としながらすっきりしておしゃれだ。左から2番目の写真は、即位礼饗宴の儀の様子だが、雅子皇后の服のフリルが大きすぎるのは、かえっておしゃれでない。さらに、右の2つは皇居に到着する国賓たちで、このような中、通訳を介さずにおもてなしできるのは誰にでも真似できるわけではない長所だが、誰にとって鼻持ちならないと言うのだろうか?) *11-1:https://digital.asahi.com/articles/ASMB22HJGMB2UHBI00C.html?iref=pc_extlink (朝日新聞 2019年10月3日) ハリー王子夫妻、大衆紙を提訴 「今度は妻が犠牲に…」 英王室のハリー王子とメーガン妃は1日、メーガン妃が書いた「個人的な手紙」の内容を報じたのは著作権侵害やデータ保護法違反などにあたるとして、英大衆紙と親会社を提訴したと発表した。王子は声明で、こうした報道は「他人の人生を台無しにするいじめだ」と強く非難した。英メディアによると、「個人的な手紙」は、メーガン妃が実父トーマス・マークルさんに宛てた手書きのものだとみられる。英大衆紙メール・オン・サンデーが今年2月に写真付きで報じていた。同紙によると、手紙は昨年8月に書かれた。手紙の中でメーガン妃は、トーマスさんが娘に金銭的な支援を求めたことも受けたこともないとメディアに語ったのはウソだと断じ、「どんな金銭的支援も申し出てきた。愛し、味方してきた」とつづっている。トーマスさんの作り話が自分たち夫婦を傷つけたとし、「私の心はばらばらに砕かれた」と書いていたという。トーマスさんは昨年5月の夫妻の結婚式直前、心臓手術を受けたとされる。健康上の理由で式を欠席すると英王室が発表していた。だがその前に、式に着る礼服を採寸する様子を金銭と引き換えに芸能カメラマンに撮影させた「やらせ」が発覚。物議を醸していた。ハリー王子は長文の声明で、メーガン妃に対する攻撃的な報道がエスカレートしていると指摘。今年5月に長男アーチー君を出産し、育休に入って姿を見せないのをいいことに、タブロイドがウソを書き立てていると非難している。「一番恐れているのは歴史が繰り返されることだ。愛する人が商品化され、実在する人間として扱われなくなった時に何が起きるか知っている」と、パパラッチに追われた末に事故死した母のダイアナ元妃にも触れた。「私は母を亡くし、今度は妻が、同じ強力な力の犠牲になるのを見ている」と怒りをにじませた。メーガン妃は英王室入りにあたり、米国出身の元女優で、男女平等や人権問題に積極的に発信し、母親がアフリカ系であることなどが注目された。その後は服装やふるまいが「伝統破り」だと頻繁に指摘され、側近の退職が相次いだことから「気難しい公爵夫人」とあだ名を付けられるなど、一部メディアで激しい批判にさらされている。 *11-2:https://news.yahoo.co.jp/byline/saitokaoru/20190628-00131842/ (Yahoo 2019/6/28) 雅子さまが突然輝きを増した理由 16年ぶりの「衣装映え」が物語る変化 (齋藤薫:美容ジャーナリスト・エッセイスト) ●あまり知られていない、雅子皇后の意外な人柄 使命感なのだろうか、それとも解放感なのだろうか、きっと誰もが気づいたはず。雅子妃が、皇后になられるやいなや、見事に輝きを増したこと。マスコミは「輝くばかりの笑顔!」を連発した。存在感が増すのは当然としても、まるで別人のように生き生きとした表情を見せてくれたのは一体なぜなのか?単純に考えれば、輝きを増した理由はやはり劇的なまでの環境変化。いわゆる適応障害の原因は、一般的に“環境の変化”にあると言われるが、じつはその解決策もまた、基本的には環境の変化が決めてになるというのが、大方の見方。言うまでもなく、一般女性が皇室に入るほどのドラスティックな環境変化は他にない。でも、皇太子妃が皇后になることもまた、ひょっとすると同じ規模の激変なのかもしれない。つまり今、私たちの想像が全く及ばないほどの圧倒的な変化が、雅子妃に訪れているということなのだ。ちなみに、“適応障害”になりやすいのは、心の弱い人でもなければ、ストレスを溜めやすい人でもないという説がある。むしろ完璧主義で、有能かつ、真面目、負の要素が少ない人ほど、そのリスクが高いと言われるのだ。何よりも、気配りがあって、人の心が読める人に意外にも多く見受けられると言うのが特徴だ。そういう人に突如大きな環境変化が訪れると、360度へ必死で対応してしまうから、知らぬ間にストレスが限界を超える。どうもそういうことらしい。かつて、雅子妃の「人となり」について、皇室に近い人の話に基づくこんな記事を見たことがある。あまりに立派なキャリアから、どうしても“強い女性”をイメージしてしまいがちだが、その記事はむしろ逆であると指摘していた。雅子妃は自我を通すタイプでは決してない。どちらかと言うと周囲に合わせ、協調しようとするタイプだと言うのである。皇室を孤軍奮闘、開かれたものにしようとしてきた美智子妃の方が、よほど自分の意見を明確に語り、きちんと通そうとする人であると。また数々の報道によれば、紀子妃も比較的モノを言う人であり、そういう意味では雅子妃がいちばん軋轢を避けようとするメンタリティーの持ち主と言うことになる。でも逆を言うならそれは、対応の難しさが限界を超えなければ、非常にスムーズに新しい環境に順応できる人であることを示している。だから皇后という立場には見事に順応し、一気に長いトンネルから抜け出られたとも言えるのだ。おそらくは、くすぶっていた使命感の蛇口を目一杯開けることができたことと、ある種の解放感が相まってのことなのだろう。もちろん想像に過ぎない。しかし人間の心の内は意外なほど明快に姿形に現れるもの。即位の儀前後から、雅子妃の顔が明らかに変わった。こんなに自然な笑顔を目にしたのは久しぶり。単純に輝きの量が増えている。瞳からも皮膚からも。その発光こそ、一気に回復に向かった証。今の自分の環境をそのままに受け入れたことの証ではないのか? またそのオーラの正体、光の内訳は、“生命力”であることもはっきり見てとれた。それぐらい強い煌めきが体内から発せられているのが感じられたのだ。 ●16年ぶりに戻ってきた「ファッションセンスと衣装映え」 さらに「衣装映え」が認められるのも、それこそ体調を崩された2003年以来。いや、実際にはご成婚数年目から、「衣装映え」は影を潜めていた気がする。着る服がよく映えているさまを「化粧映え」ならぬ「衣装映え」と呼ぶなら、そもそもが雅子妃ほど「衣装映え」する人は珍しいほどなのに、体調を崩されてからは、着る意欲をも失われたかに見えていたから、久しぶりの「衣装映え」、それがこの上なく印象的だ。服を着るのにも、生命力が必要。生きるエネルギーが減退していると、人間は不思議にどんな服を着ても、単にハンガーにかけたように、体に馴染んでは見えないのだ。以前このコラムでも書いたように、雅子妃はもともと大変にお洒落で、天性センスの良い人である。外務省時代のファッションをほんの数種類見るだけで、知的で上品だけれど華やかな、絶妙なバランスのお洒落ができる人であることがよくわかる。比較するのもなんだが、当時バブルに沸いた時代の徒花“ボディコン・ワンレン”にも全く引けを取らない程の力強い存在感を放っていた。またその品格ある美しさと華やかなセンスは、ご成婚後も、そのままロイヤル・ファッションに生かされたかに見えた。それこそ結婚1年目、中東を訪れたときのファッションは未だ鮮烈な記憶として映像ごと残っている。グリーンと黒のストライプをあしらったつば広帽、同じグリーンと黒のコントラストも艶やかなロングジャケットとパンツのスーツ。そう簡単には着こなせない、ハイファッションだ。これを見た時、あまりのクール・ゴージャスに息を飲むと同時に、ついに新しい日本の女性像を世界にアピールしていく存在が現れたとちょっと興奮したもの。この女性こそが日本に新しい時代をもたらすキーパーソンになるのだと、無性にワクワクしたものだった。ふと脳裏をよぎったのが、ケネディ大統領が新しいアメリカを築く時、実は揺るがぬキーパーソンとなっていたジャクリーン・ケネディという存在。まさしく何ヶ国語をも操り、「ジャッキー・スタイル」と言う言葉を生むほどそのファッションセンスが絶賛を浴びた人である。いやひょっとすると、世界的に注目を集めたダイアナ妃的な存在感を生むことになるかもしれないとまで思ったもの。しかしその後、雅子妃流の華やかなスタイルはいきなり影を潜め、もう二度と見られなくなる。あるいは中東諸国ご訪問の直後から、そのファッションについて、皇后様よりも目立ってしまわれないか? 少々華やか過ぎるのでは? などという、皇室的な忖度が周囲からなされたのではないか。皇太子による、のちの“人格否定”発言の時も、その一部は“ファッションセンスも一緒に否定されたこと”を指しているのではないかと思ったほど。以前も書いたように、本来センスのある人がセンスを否定され、お洒落を奪われるのは、それこそ人格を否定されたような格別の苦痛を伴うもの。その後のファッションの弱々しさは体調のせいもあるかもしれないが、どう考えても意図的に地味な、物静かな服が選ばれていた。あれほど美しく華やかで、誰より「衣装映え」した人が……と、なんだか胸が締め付けられるような思いがしたのである。ところが不思議なことに、即位の儀から、突然その「衣装映え」が戻ってきたのである。体調はまだ回復されたわけではないと言われるが、そういう意味ではこれまでにないレベルの回復が見られたことを確信した。それこそ“誰か”より目立ってはいけないという足かせも完全になくなり、長いブランクを経て、名実ともに心置きなく“持ち前のセンス”を生かせるようになったのではないか?ロイヤル・ファッションは、単に“皇室の人々の装い”に留まらない。ある意味“国民の誇り”となり、理屈を超えた国家的エネルギーになるもの。ファッションの意味を超え、服の役割を超えて、人々を動かし活力を与える不思議なパワーを宿すのだ。でなければ、キャサリン妃やメーガン妃のファッションの詳細や是非が、英国で連日ニュースになるわけがない。そういう意味でも、雅子妃にセンスと「衣装映え」が同時に戻ってきた事は、日本にとって特別なニュースとなるのだろう。そして、本人が外交の場で通訳だったのだから当然のことなのに、「通訳のいらない外交」に喜びを感じるのは、私たち日本国民は語学に対して苦手意識が強いからだろうけれど、ともかくファッションと語学は外交の鍵。我慢の時を経てもう一度、「何につけてもこの人を見ていたい」と言う“雅子皇后ブーム”が来るのかもしれない。正直、量的にも質的にも、今の小室圭氏の比ではないほどネガティブな報道が続く中にあっても、心静かに回復を願ってきた“潜在的な雅子妃支持者”は、おそらく驚くほど多いはずだ。公務でもほとんど姿を見られなかった中で、なぜ支持者の心が変わらなかったのか? 考えてみれば不思議だが、潜在的な雅子妃ファンが少なくない理由は、それだけじゃない、もう一つ別のところにある気がする。 ●あの逆風の中での支持は、「アンバランスなまでの有能さと人間性への共感」 言うまでもなく、この人ほど見事な経歴を持つ日本女性はそうはいないのだろう。ハーバード大学卒、東大大学院編入、外務省入省後オックスフォード大学にも留学と言う、エリート中のエリート。そういう女性がどんな人格を持つのか、まぁ想像もつかないなりに決めつけもでき、おまけにここまで美しいとなれば、普通に考えると相当に鼻持ちならないタイプとなる。そういう風になることを世間も許容せざるを得ないレベルの女性である。にもかかわらず、前述したように、ミーミーミー(私が私が)なタイプでは全く無い。むしろ自己主張が少ない、人に合わせるタイプ。日本の高校時代は自らソフトボール部を作り、ハーバード大学在学中は自ら日本の文化を伝える財団などを作って積極的に活動していたと言うから、単に控えめとは違う。しかし時と場合で控えめにさえなれるって、このキャリアから考えると何か奇跡的である。ともかく、そういうアンバランスなまでの有能さと人間性を持ち合わせた女性。とてつもない経歴に反して、謙虚で奥ゆかしくもある、精神的にはどこかとても古風な女性であると言われるのだ。そのアンバランスこそまさに日本女性の理想。改めてこの人を新しい規範として、日本女性のイメージを再構築したいと思う人が多いのではないか。“お言葉”の多くもリアルに報道されない日本では、皇族一人ひとりの人柄までを伺い知ることはできないのに、それでも伝わってくる人間性、その質の高さを感じ取る人が少なくなかったということだろう。現在の天皇陛下が、結婚前「雅子さんでないと結婚は考えにくい」と語ったことが、今更ながらに思い出され、そして深く納得させられる。やはり特別な女性なのだ。皇后であることを差し引いても。とりわけ笑顔の美しい人であるという最初のインパクト、そこから読み取れる人間性に、人々は本能的に惹きつけられ、表面的ではない共感が生まれた。皇族であるかどうかを超えて、何があろうと変わらない“人間の本質”を見つめつつ、だから適応障害に見舞われたことも納得の上で、密かに応援し続ける支持者が多かったのかもしれない。人への支持は、本来そうあるべきだ。言い換えれば、雅子妃への穏やかな人気は、従来の皇族女性へのものとは少し違う。あくまで1人の女性としての才能と、皇室に生きること自体に戸惑いを見せた“普通の人の感性”に対してのもの。つまり体調を崩されたことにより、逆にシンパシーが揺るがぬものとなり、だから長い沈黙も耐えられたのかもしれない。もちろんその間、もどかしくもあった。でも体調の回復により、より強固になったシンパシーが今まさに息を吹き返し、ある意味内向的でありながらも、同時にグローバルな才能に溢れた、“新皇后”の真の覚醒を、ワクワクしながら待っている。ついに輝きを取り戻した笑顔に、もう一度、日本女性の未来像を託し、“日本の誇り”にしたいから。 *11-3:https://digital.asahi.com/articles/ASMBS5Q4TMBSUTFL00F.html?iref=comtop_8_03 (朝日新聞 2019年10月25日) 息子がネット中傷被害、加害者特定へ裁判「命が危ない」 「根っからのうそつき体質」「自作自演」――。中学に入学後、いじめにあった埼玉県の男子生徒や家族を苦しめたのは、学校での無視や暴力にとどまらない、ネット上での中傷だった。子どもの命の危機を感じた母親は、加害者特定のため、法廷で闘うことを決めた。「根っからのうそつき体質」「一生いじめられっ子」……。2017年10月、埼玉県川口市の市立中学校に通っていた当時3年の男子生徒は、ネットの掲示板に実名がさらされ誹謗(ひぼう)中傷を受けた。母親によると、生徒は15年の中学入学直後から入部したサッカー部内で無視されたり殴られたりするようになった。母親は学校側に対応を求めていたが、有効な対策がないまま、16年秋から不登校に。自傷行為もあり、断続的に学校に行けない状況が続いたという。実名をあげられるほどにネットでの中傷が激化したのは、こうした中で学校側が全校を対象に初めて開いた保護者会がきっかけだった。学校側は対応の遅れを認め、保護者や生徒に反省の弁を述べたものの、事実関係を簡略化したり、事実と異なる説明をしたりした。そのため、「そのくらいでいじめって言われるのか」「学校の謝罪があっても黙らない被害者側は何が目的なの」「自作自演だ」など、むしろ生徒側に批判的な書き込みが目立つようになった。中には「自転車に乗っている○○を××(場所)で見た」など居場所を事細かに載せたものもあり、生徒は恐怖で外に出られなくなってしまったという。母親は「ネット上で悪口やデマがさらされると24時間心の休まる時がなく、避難場所がないのと同じ。特に相手が誰だか分からないのは恐怖しかなかった」と振り返る。 ●加害者3人を特定 どうすれば事実無根の書き込みを止められるのか――。母親は18年1月、弁護士に相談。書き込んだ相手を特定するために裁判を起こすことにした。12月には東京地裁がプロバイダーに開示を命じ、加害者側の氏名が明らかになった。ただし、個人の特定に結びついたのは、多くの書き込みの中の3人による4件のみ。担当した荒生(あらお)祐樹弁護士によると、発信者(加害者)を特定する場合は通常、①掲示板のサイト管理者などに、書き込んだ人物のIPアドレス(ネット上の「住所」)の開示を求める裁判手続きをする②IPアドレスから経由したプロバイダーを割り出し、氏名などの開示を求めてプロバイダーを提訴する、という大きく2段階を踏む。しかし、利用者すべてのIPアドレスの接続記録は膨大なので、プロバイダーが保存しているのは3~6カ月間が一般的だ。それ以前の書き込みについては接続記録自体が残らないため、加害者側にたどり着くのは困難。しかも、接続記録の保存はプロバイダーが任意で行っている。荒生弁護士は「プロバイダー責任制限法に発信者情報の開示請求権はあるのに、接続記録が消去されてしまうと権利行使ができない」と指摘する。また、発信者情報の開示を命じる判決を得るには、原告側が「プライバシー侵害」や「名誉毀損(きそん)」などの権利侵害が明らかだと主張・立証しなければならない。そのため、今回も実名が記載されていた書き込み4件に絞って裁判を起こした。さらに、弁護士をたててサイト管理者に連絡したり、プロバイダーと裁判したりするのは、費用も時間もかかる。海外に本社があるサイトの場合だとなおさらだ。母親は「放置すれば子どもが命を絶ってしまうという危機感があり、自分で闘うしかなかった」と話す。荒生弁護士は「ここまで闘える人は少なく、途中であきらめてしまう人も多い。しかし、ネットでの中傷は、加害者特定の手段もあるし、名誉毀損罪や侮辱罪などの刑法上の罪にもなり得る。抑止のためにも、このことが社会に広く認識されることが大事だ」と話す。生徒側はその後、訴訟前に和解が成立した1人を除く2人の加害者に対し、損害賠償を求め提訴。30万円の支払いなどで和解が成立した。 ●誰もが被害者に ネットのトラブルは子ども同士のいじめに限らず、誰もが被害者になり得る。ネット中傷の被害回復や風評対策に詳しい河瀬季(とき)弁護士によると、①リアルな世界でのいざこざ②暴走族に入っていた過去や「バイトテロ」など自らの軽はずみな行為が残り続ける③勝手に盗撮された画像がアップされるなど自分と無関係に巻き込まれる、などがパターンとしてあるという。①は、いじめのほか、特定の企業・人物をおとしめようとしてライバルが悪評を書き込む例も目立つ。被害回復の手段としては、ハードルの高い加害者特定よりも書き込みの削除が一般的だという。ただ、ネットは転載・拡散が容易なため、膨大な量の中傷ページが残ってしまいやすい。削除には問題のページを探し、それぞれのサイト管理者に削除依頼を出す必要があり、法律面だけでなくIT知識も求められる。河瀬弁護士は「行政の人権窓口などに、こうした分野に強い人材を置くなど、対策が必要な時期に来ている」と指摘する。被害者支援に乗り出す市民団体も出てきた。17年に発足した「ネット被害を考える協議会」(前川恵会長)。被害者家族やボランティアが中心となり、ネットで中傷された被害者からの相談を受け、書き込みを監視したり、被害者に代わって加害者のアカウントに書き込みをやめるようメッセージを送ったりするなどの活動をしている。会では今後、ネットのルール作りについて提言活動を行う予定で、10月末まで広く一般から被害対策案を募集している。前川会長は「『投稿者の身元を確認しやすくする』『加害サイトの広告主に注意を呼びかける』なども考え得るのでは。広く意見を募りたい」と話している。送付先はファクス(03・6434・5539)またはメール(info@net-higai.org)へ。 ●最近の被害例 2009年 お笑い芸人・スマイリーキクチさんのブログに、スマイリーさんが殺人事件に 関与したかのような事実無根の書き込みをしたとして、容疑者6人を書類送検 12年 大津市立中学校で前年に起きたいじめ自殺にからみ、「加害者の祖父が県警 OB。病院に天下り」などの誤情報が広まる 17年 SNSに事実と異なる書き込みをして男子高校生を中傷したとして19歳の少年 を名誉毀損容疑で逮捕 17年 神奈川県の東名高速でワゴン車があおり運転を受けた末に停車させられ、 トラックに追突されて夫婦が死亡した事故で、無関係の建設会社が「容疑者 の勤務先」などと名指しされて中傷 19年 茨城県の常磐自動車道で男性会社員があおり運転を受けた後に殴られた 事件で、無関係の女性が「同乗していたガラケー女」と名指し <柿くへば 鐘がなるなり 法隆寺> PS(2019/10/24追加): *12に「柿の収穫が終わった木に一つ実を残しているのは、来年はもっと実ってほしいというおまじないか、自然に対する礼節か」と書かれているが、柿の木のある農家の方に尋ねたところ、柿の実を食べる野鳥のために残してやっており、「来年はもっと実ってほしい」という人間の利己心からではないそうで感心した。私も、柿・桃・ビワなどは大好きだが、皮をむかなければならないというよりは、遠慮なく食べられる手頃な値段でないのが問題なのだと思う。さらに、干し柿が一つ一つ袋に入っていたり、高価すぎたりしているのは、その出世ぶりに呆れるくらいだ。 *12:https://digital.asahi.com/articles/DA3S14229306.html (朝日新聞 2019年10月24日) (天声人語)柿くへば…… 柿の収穫が終わった木に、ぽつんと一つ実が残っているのをご覧になったことはないだろうか。それは「木まもり」というのだと白洲(しらす)正子の随筆に教わった。来年はもっと実ってほしいというおまじないかも……と書きつつ、思いを巡らせている▼「それは、自然に対する一種の礼節ともみられるし……実も葉もふるい落としたあとはさぞかし淋(さび)しかろうと、想像した人間のやさしい思いやりのようにも見える」。秋の青い空にある小さな朱色に、正子は心引かれた▼夏が長く、秋が短くなった気がしてならないこの国だが、季節を彩ってくれる恵みの数々がある。なかでも柿は、奈良時代にはすでに食べていたというから、ずいぶん長いお付き合いである▼数年前に九州の柿の産地で農協の人と話したとき、消費の伸び悩みを嘆いておられた。今や皮をむく果物は、それだけで敬遠されがちだと。少しの手間を惜しんであの甘さを味わえないとすれば、もったいない話である▼正岡子規は食いしん坊で柿も好物だったがゆえに〈柿くへば……〉の名句を生んだ。奈良の宿で山盛りの柿を食べていたら、鐘が鳴る音が聞こえたと随筆にある。「柿などというものは従来詩人にも歌よみにも見放されておるもので……」と得意そうに書いている▼あの句なかりせば、後の人々が柿にこれほど趣を感じることもなかったか。最近はその色ゆえにハロウィーンにちなんだ果物として並べるお店もあるという。それもまた新たな趣だと考えてみる。 <他の惑星の水・空気・気温> PS(2019年10月26、31日追加):*13-1のように、「①火星には、かつて温暖で地球の表面のような液体の水(=海)に覆われていた時代があった」「②大量に火星表面にあった液体の水は、今は火星の地下に蓄えられている可能性が高い」ということが火星探査で明確になり、火星の表面は酸化鉄を含む砂で覆われ、気温は20℃~-130℃、大気は殆どCO2、気圧は地球の0.6%、南極冠の近くの地下では液体の水からなる湖も見つかり、オリンポス山は高さ約25km、マリネリス峡谷は深さ5~10kmだそうで、これはコロンブスのアメリカ大陸発見に匹敵する大発見だ。また、*13-2には、35億年前の火星には生命の誕生や生存に向いた環境の塩湖があったとする研究結果を、金沢大の福士准教授(環境化学)らのチームが英科学誌ネイチャーコミュニケーションズに発表し、生物のパーツになる有機物も見つかったが、火星の直径は地球の半分程度で重力が小さいため、水蒸気を含む大気を留めておくことができずに水が蒸発して失われたらしいとしている。さらに、*14のように、月の南極にも氷が存在し、月では太陽光が届かないクレーター内などに水が氷の状態で存在するとみられており、水は、飲み水だけでなく、水素と酸素に分解すれば呼吸ができロケットの燃料としても使えるため、NASAはどれくらいの水が利用できるか調べるそうだ。しかし、日本のメディアはラグビーワールドカップやくだらない事件ほどにもこれらを取り上げず、これが日本における教育の大きな問題点である。 そのような中、日本では、*15-1・*15-2のように、台風19号による千曲川の堤防決壊で、最新鋭の北陸新幹線全編成の3分の1にあたる120両が長野新幹線車両センターで水没し、車両の床下にモーター制御等の電気設備を集中させているため、乾かしても通電すればショートする危険があり、被害額は300億円超だそうだ。しかし、ハザードマップで最大10~20mの浸水が予想されていた場所を用地買収し、たった2mの盛土をして、車両を高い場所に移動させることもなかった上、復旧(??)すればよいと考えるのは、事前・事後の両方に甘さがある。また、ルールやマニュアルへの記載がなかったから災害時に臨機応変な対応をしなかったというのも、日本における教育の緩さの結果だろう。 なお、*15-3のように、河川の氾濫等で浸水する恐れがある場所に設置されながら浸水対策がされていない浄水場が全国で578カ所にのぼり、福島県いわき市の平浄水場が水没して最大約4万5千戸が断水したそうだが、これも復旧すればよいのか? この浄水場は2000年に市のハザードマップで浸水想定区域に入ると判断されたが、現実的にこのような被害が起きるとは想定していなかったため(??)、対策が取られなかったのだそうだ。しかし、無駄遣いも多い目先だけしか見ていない予算の編成替えを行い、根本的解決をすべきだ。 2019年10月31日、*15-4のように、日経新聞が「③全国の1/4、580カ所の工業団地に浸水の恐れがある」「④堀江パーツ工業は台風19号襲来で膝上まで浸水し、社員は『浸水経験がなく、雨風が吹き込まないように工場の窓に目張りをする程度だった』と述べた」「⑤最大想定2m以上5m未満が220カ所、5m以上が35カ所あった」「⑥計測器のアンリツは生産設備を2階に移していたため、被害が殆どなかった」などが記載されている。このうち③⑤は、昔は沼地だった田を埋め立てたり、川の中州や扇状地に工業団地や高齢者施設を造ったりなどの安全性を無視した土地利用が原因なので、早急に土地利用規制を見直すべきである。何故なら、企業の不注意に発する被害にいちいち国の予算を費やしていては、いくら税金を上げても教育・科学・福祉などに予算が廻らないからで、中でも④は、台風や豪雨災害が続いている中で、あまりに呑気だ。⑥は既に建設している建物を何とか安全に使っているようだが、今後も継続していく企業は、もっと安全な場所に立地すべきだ。    (図の説明:一番左は「http://karapaia.com/archives/52243174.html」に掲載されている月の表面にある水、中央は「https://newspicks.com/news/1195435/body/」に掲載されている火星の表面を流れる水、右は火星のクレーターの中にある氷で、素晴らしい発見だ)    (図の説明:左は火星最大の火山であるオリンポス山で、中央は水が流れたような跡がある火星の地表、右は太古と現在の火星の様子だ。太古は水が豊富だったのに、火星の水が表面から消えた理由とその水がどこへ行ったのかが現在の最大の謎だが、地球では水が戻ってくるだけ有難いと思って、土地の割り振りを考え直すなどの対策を採る必要があろう) *13-1:https://news.yahoo.co.jp/byline/hidehikoagata/20180730-00091150/ (Yahoo 2018/7/30 抜粋) 火星大接近 -火星に生命は存在するのか? 2018年7月末現在、火星に限らず地球以外の天体から生命、または確実な生命の痕跡は何一つ見つかっていません。火星においても、20世紀前半まで人々が想像していたような火星人(=知的生命体)が存在しないことは今では明らかです。火星について分かっていることは、火星にはかつて温暖な時代があり、地球の表面のように液体の水(=海)に覆われていた時代があったことと、かつて大量に火星表面にあった液体の水は、今日では火星の地下に蓄えられている可能性が高いことが、今日までの火星探査で明確になったことでしょう。これらのことから、表面近くの火星地下に微生物程度なら存在するのではないか?または、表面や地下に、かつて生命が存在していた痕跡(=化石)があるのではないかと期待が膨らみます。火星は地球のすぐ外側を公転している太陽系第4番惑星で、地球から観察すると、2.2年毎に地球に接近します。夜空に赤く不気味に輝く火星。火星が赤く見えるのは、その表面が鉄さび、すなわち酸化鉄を含む砂で覆われているからです。火星では、地軸が約25度傾いているため、地球のように四季の変化が起こります。気温は、時期と場所により20℃~-130℃と幅があり、大気の成分はほとんどが二酸化炭素ですが、気圧は地球のおよそ0.6%しかありません。火星の表面は起伏に富んでおり、太陽系でもっとも高い火山、オリンポス山は高さ約25km、また、マリネリス峡谷は長さ約4000km、深さ5~10kmにもおよぶ巨大な峡谷です。表面を覆い尽くすような、大規模な砂嵐が周期的に発生するのも火星の特徴です。今年も運悪く、5月以降、火星全体を覆う砂嵐が発生しており、火星の表面の様子が詳しく分からない状況が続いています。火星の北極と南極には、ドライアイスと氷からできた極冠があり、その地下には永久凍土の形で多量の水が存在するのではと考えられています。南極冠の近くの地下に液体の水からなる湖が見つかったという最新の研究成果も発表になっています。火星は質量が地球の1/10と小型の地球型惑星です。その分、地球より早く進化した惑星と考えられ、かつては大量の水がその表面を覆っていました。果たして火星の地下には生命が存在しているのでしょうか。 *13-2:https://www.saga-s.co.jp/articles/-/445937 (佐賀新聞 2019年10月25日) 太古の火星に塩湖存在、生命に好適、土壌分析 35億年前の火星に塩湖があったとする研究結果を、金沢大の福士圭介准教授(環境化学)らのチームが25日、英科学誌ネイチャーコミュニケーションズに発表した。水はほぼ中性、塩分は地球の海の3割程度でミネラルも豊富。生命の痕跡は確認されていないが、誕生や生存に向いた“ほどよい”環境だったという。火星の表面に液体の水があったことは確実とされているが、水質が分かったのは初。チームは「生命の存在可能性を議論するには、水に何が含まれていたかも明らかにする必要がある」と話す。場所は赤道付近にあるゲールクレーター。米航空宇宙局(NASA)の火星探査車キュリオシティーが得た土壌の組成データを分析した。層状の結晶が積み重なったスメクタイトという鉱物に注目すると、層の間に水から移ったとみられるカルシウムやマグネシウム、カリウムなどが残っており、かつて水中にあった量が推定できた。同じクレーターからは生物のパーツにもなる有機物が見つかっている。火星の直径は地球の半分ほど。重力が小さいため水蒸気を含む大気をとどめておきにくく、水が早々に蒸発し、失われたとみられている。 *14:https://www.nikkei.com/paper/article/?b=20191026&ng=DGKKZO51447530W9A021C1CR0000 (日経新聞 2019年10月26日) 月の南極の氷を探れ NASA、22年に探査車 米航空宇宙局(NASA)は25日、月の南極に存在する氷の分布を調べる無人探査車「バイパー」を2022年に月面に送ると発表した。24年に飛行士の月面着陸を目指す「アルテミス計画」に先立ち、将来の有人探査で飲み水などに利用できる可能性を探る。バイパーはゴルフカートほどの大きさ。民間企業が開発する輸送手段で22年12月に月の南極に着陸させる。約100日かけて数キロ走行し、センサーで地下に氷がありそうな場所を探す。太陽光の当たり方や温度の異なる数カ所で地中1メートルまでドリルで掘り、土壌を採取して搭載装置で成分を調べる。月では太陽光が届かないクレーター内などに水が氷の状態で存在するとみられる。飲み水だけでなく、水素と酸素に分解すればロケットの燃料として使える。NASAはどれくらいの水が利用できるか調べる狙いだ。 *15-1:https://www.tokyo-np.co.jp/article/national/list/201910/CK2019101802100028.html (東京新聞 2019年10月18日) 水没した北陸新幹線 どうなるの? 全損なら被害300億円超 ◆ 水没新幹線・再利用困難か 台風19号による千曲川の堤防決壊で水浸しになった北陸新幹線の長野新幹線車両センター(長野市)。最新鋭の車両が並んで水没した光景に、衝撃が広がった。残った車両で一~二週間後には全線運転再開となる見通しだが、水に漬かった車両は再び走ることができるのか。 ◆全編成の3分の1、120両が水没 「何でこんなことが起きるのか」。東海道新幹線の運転士を長年務めた中村信雄さん(81)は、今回の事態に驚く。車両センターで水に漬かったのは、北陸新幹線全編成の三分の一に当たる十編成。JRの東日本と西日本が所有し、七編成は屋外、三編成は車庫の中にあった。一編成は十二両で、被害車両は計百二十両に上る。JR東日本によると、一車両の製造費は約三億円。十編成で計約三百二十八億円とされる。同社は水が引いた十五日から被害状況の調査を始めたが、全貌はまだ分かっていない。 ◆床下電気設備に泥水 今後どうなるのか。鉄道アナリストの川島令三氏は「全損で廃車ということにはならないのでは」とみる。 車両の床下には、モーター制御などの電気設備が集中している。「機器類はそれぞれ箱に入っている。一つ一つ開けて水が入ってないか確認し、使えないなら箱ごと交換する。座席も汚れてしまったのならきれいにするか、交換する。車体そのものは使えそうだ」 ◆ 乾かしても通電でショートの危険 一方、再利用に悲観的なのは工学院大の高木亮教授(電気鉄道システム)だ。「床下の機械類のうち、電気で動いているものが一番泥水に弱い。泥水には電気を通す成分が入っていて、付着してしまうときれいにするのは難しい。乾いても絶縁が効かなくなっているから、電気を通すとショートし、場合によっては火災が起きる」と話す。さらに、「車両の外壁と内側の壁の間に配線を埋め込んでおり、端子類に泥水がかかっていても拭き取ることはできない。水に浮き、他の車両にぶつかってできたであろう車両のへこみの写真も見たが、アルミ製車両の修理は極めて難しい」とし、新品に買い直すしかないとみる。 ◆120両を陸路で運ぶのは非現実的 鉄道ジャーナリストの梅原淳氏は、修理自体が事実上不可能との見方だ。「浸水した車両センターでは修理できる設備がなく、JR東日本新幹線総合車両センター(宮城県利府町)や、JR西日本白山総合車両所(石川県白山市)に運ぶ必要がある。どちらに向かっても、急勾配のある線路にブレーキも利かない車両を移動させるのをJRは嫌がるだろうし、百二十もの車両を陸路で運ぶことも現実的ではない」 ◆ハザードマップで浸水予想 「移動しておけば…」 長野新幹線車両センターは独立行政法人「鉄道建設・運輸施設整備支援機構」が建設し、JRの東日本と西日本に貸し付けている。長野市のハザードマップでは最大で十メートル以上二十メートル未満の浸水が予想されていた場所だが、なぜここに造ったのか。同機構の担当者は「一九九七年の供用開始時には、ハザードマップはできていなかった」と説明。「長野駅から近く、広い平たん地があり、用地買収に支障が少ないことを考慮して建設地を選定。長野県が作製した洪水浸水被害実績図を参考に、約二メートルの盛り土をした」とする。前出の中村さんは、六七年、大阪府摂津市の東海道新幹線鳥飼車両基地に大雨で近くの川の水が流れ込んだ際、車両を本線に移動させ、浸水から守った事例を指摘。「北陸新幹線も何とか助けることはできなかったのか。浸水しないように移動させるべきだったのでは」と話している。 *15-2:https://www.nikkei.com/paper/article/?b=20191024&ng=DGKKZO51301000T21C19A0EA1000 (日経新聞社説 2019年10月24日) 新幹線の水没が残した課題 台風19号による打撃は新幹線にも及んだ。千曲川の堤防決壊でJR東日本の長野車両センターが浸水し、北陸新幹線の全車両の3分の1にあたる10編成120両が水没した。新幹線は地域経済を支える大動脈だ。復旧作業を急ぐとともに、事前の対策に甘さはなかったか、検証作業と再発防止策の導入をJR東には求めたい。ズラリと並んだ新幹線が泥水につかる映像を見て、言葉を失った人は多いだろう。だが、被害はそれだけではない。同センターにある変電所や車両の検査庫にも水が押し寄せ、検査の途中で建物の中にあった車両も浸水した。台風当日に同センターにいた36人の社員らは水かさの上昇で退避できず、翌日、ボートで救出されたという。まずJR東が全力を挙げるべきは速やかな復旧だ。台風以降運行を見合わせていた長野―上越妙高間の安全確保にメドが立ち、北陸新幹線全線の運行を25日から再開する。水没した車両は当面使えないが、他の車両をやりくりして列車本数は通常の約8割、東京―金沢の直通列車は同9割の本数を走らせるという。運行停止や大幅な減便が長期化すれば北陸の地域経済はじめ影響が広範に及ぶ可能性があっただけに、復旧の取り組みが進み始めたことは歓迎したい。一方で事前の備えが十分だったかについては厳しいチェックが必要だ。長野市の洪水ハザードマップによると、同センターのある一帯は最大10メートル以上の洪水被害が予想されている地域だ。まさかの事態に備え、車両を高架線上や浸水の恐れのない他の基地に移しておく対応はとれなかったのか。同じJR東でも東北新幹線の那須塩原の基地のように、今回、事前に車両を避難させておいた例もある。長野の教訓を踏まえ、今後同様の事態にどう備えるかのルールづくりや設備の強化が欠かせない。他のJR各社も自分たちの体制を点検する契機にしたい。 *15-3:https://digital.asahi.com/articles/DA3S14229300.html (朝日新聞 2019年10月24日) 浸水想定578浄水場、対策せず 台風19号、福島では被害も 河川の氾濫(はんらん)などで浸水する恐れがある場所に設置されながら、浸水対策がされていない浄水場は全国で578カ所にのぼっている。台風19号の大雨では、福島県いわき市の平(たいら)浄水場が水没し、最大で約4万5千戸が断水した。災害からの復旧を支えるインフラの備えが遅れている。厚生労働省は、2018年9月に公共施設や病院などにつながる全国の主要な浄水場3521カ所を調査。その結果、22%に当たる758カ所が浸水想定区域にあり、そのうち76%の578カ所は入り口のかさ上げや防水扉の設置などの対策がされていなかった。土砂災害警戒区域にも542カ所あるが、うち496カ所が未対策だという。厚労省は各自治体の承諾が得られていないとして、個別の施設名を公表していない。いわき市では13日午前1時半ごろ、市内を流れる夏井川が氾濫して平浄水場の1階に水が流れ込み、電気を各設備に流す心臓部が約80センチ浸水。段階的な通水が22日に始まり、27日ごろに断水は解消する見通しだが、浸水家屋の掃除や洗濯が出来ず、深刻な影響を与えている。市内で最大の同浄水場は00年、市のハザードマップで浸水想定区域に入ると判断された。しかし、防水扉設置などの対策は取られなかった。市水道局の加藤弘司局長は「現実的にこのような被害が起きるとは想定していなかった。財源も限られるなか、具体的な対策を検討できていなかった」と話す。豪雨で水道施設が被災し、断水する例は近年、全国で相次ぐ。11年7月の新潟・福島豪雨では約5万戸で最長68日間、18年7月に広島県などを襲った西日本豪雨では約26万3千戸で最長38日間の断水が続いた。名古屋大の中村晋一郎准教授(土木工学)は「浸水対策などハード面の対策も必要だが、限られた予算の中で、すぐに実施することは難しい。断水のリスクに備え、住民側の事前の対策も合わせて必要だ」と話す。 *15-4:https://www.nikkei.com/paper/article/?b=20191031&ng=DGKKZO51614510R31C19A0MM8000 (日経新聞 2019年10月31日) 工業団地580カ所浸水恐れ 全国の4分の1、本社調査、供給網寸断リスク 全国各地に甚大な浸水被害を与えている大型台風。福島県や栃木県で一部の工業団地が冠水し、水害に対するモノづくりの現場のもろさが浮き彫りになった。官民挙げて全国各地でつくった工業団地にどれほど浸水リスクが潜んでいるのか。日本経済新聞が調べたところ、4分の1の工業団地に浸水の恐れがあることがわかった。栃木県足利市の毛野東部工業団地。金属部品加工の堀江パーツ工業では、12日の台風19号襲来で膝上まで浸水し、プレス機や完成部品が水につかった。ラインの一部が動いたのは17日。ある社員は「浸水経験がなく、雨風が吹き込まないように工場の窓に目張りをする程度だった」と明かす。工場が被災すれば深刻な供給網の寸断が起きかねない。自然災害が頻発する中、足元に潜む水害リスクを把握し、対策を講じる必要性が増す。日経新聞は国土交通省が公表している地理データベースを活用。全国の洪水浸水想定区域(総合2面きょうのことば)と、2181カ所の工業団地(10万平方メートル以上)を照合したところ、27%にあたる580カ所が浸水想定区域と重なっていた。浸水レベルも調べた。最大想定が「2メートル以上5メートル未満」は220カ所と1割に達し、「5メートル以上」は35カ所あった。一戸建ての場合、2メートル以上は1階、5メートル以上は2階が水没する。冒頭の工業団地は2メートル以上5メートル未満の想定だった。日本の製造業が伸び盛りだった1960~80年代。全国の自治体や土地開発公社が工業団地整備にまい進した。災害リスクを今ほど意識せず、平たんでまとまった用地が多い河川流域が選ばれることが少なくなかった。法律で浸水想定区域を定めるようになったのは2001年からだ。それ以前の工業団地は河川氾濫を十分想定せず、リスクが高いところが多い。千曲川の氾濫で水没した長野市の北部工業団地も2メートル以上の浸水リスクがあった。市の主導で造成したのは90年。一角にある調整池は排水路や下水管があふれる内水氾濫に備えたもので、今回は貯留上限を軽く超えた。対策次第では同じ場所でも明暗が分かれる。福島県郡山市の郡山中央工業団地では多くの企業が浸水被害に遭ったが、計測器のアンリツは過去の浸水被害を教訓に生産設備を2階に移していたことで、被害はほとんどなかった。国内外の工業団地に詳しい東大の新宅純二郎教授は「進出企業は事業継続計画(BCP)の見直しが重要だ」と説く。11年の東日本大震災のときは、半導体大手ルネサスエレクトロニクスの工場が被災し、自動車向けなど世界のサプライチェーンに打撃を与えた。中小の部品企業でも高いシェアを持っていれば、取引先は世界に広がる。日本企業は世界への影響を念頭に置き、水害の多発という新たな難問に対処していく必要がある。 <農業こそ再エネと蓄電池だ> PS(2019年11月1、2日追加):*16-1のように、台風15号の被害を受けた千葉県は、北海道地震を教訓に発電機導入の動きが広がり、酪農家の6割が燃料系の自家発電機を保有しており、停電時も搾乳できたのはよかった。しかし、燃料供給が途絶えて苦労した農家もいたそうで、農家は太陽光や風力などの再エネ発電による潜在力が高いため、日頃から蓄電池を備えて電力販売を副収入にしていれば電力を供給する側に回れた筈だ。従って、農業に対するエネルギー補助は、国富を外国に移転する軽油・ガソリンではなく、再エネ発電と蓄電池にすべきだ。 しかし、分散型発電を行って電力を供給するには、大手電力会社から独立した送電網がなければならない。そのため、私は、*16-2のように、水道を民営化するのではなく、地方自治体が上下水道部門を分社化して外に出し、新インフラを利用したい発電会社・送電会社・ガス会社・通信会社などにも出資してもらって、最新技術を使った上下水道管の更新と電線の地中化を(共同溝として)速やかに行い、送電線や通信線を道路並みに公共化するのがよいと思う。 *16-1:https://www.agrinews.co.jp/p49113.html (日本農業新聞 2019年10月30日) 自家発電機導入広がる 燃料の備蓄不可欠 千葉県酪連調査 9月の台風15号によって大きな被害を受けた千葉県で、酪農家の6割が燃料系の自家発電機を保有していることが千葉県酪農協連合会の調べで分かった。北海道地震などを教訓に発電機導入の動きが広がり、多くの農家が停電時も搾乳できた。一方、発電機を動かす燃料の調達に苦労した酪農家もおり、一定の燃料を備蓄する必要性も浮かび上がった。県酪連では台風の直撃を受けた後、生乳を出荷する県内の酪農家496戸を対象に、自家発電機の導入状況を調査した。その結果、279戸が発電機を所有していると回答。レンタルやリースしているケースも合わせると304戸に上った。県酪連は「東日本大震災や北海道地震以降、県や国の補助事業などを活用して発電機を導入する農家は増えている」とみる。農家の減災対策への意識が高まっているためだという。ただ、発電機を保有していても、倒木などの影響で燃料供給が途絶え、搾乳の合間に燃料を探し回るなど、苦労した農家もいた。乳牛100頭を飼育する鴨川市横尾地区の「カスヤファーム」では停電が1週間以上続いた。同ファームでは計5台の発電機を活用し、台風が上陸した2日後の9月11日には出荷を再開した。生乳約4・2トンを廃棄するなど被害はあったが、発電機の備えで被害を軽減できた。同社代表の糟谷英文さん(52)は、給油所の停電が続き通常通り機能しない中、空いている給油所を探して市外まで車を走らせた。高齢者や遠出できない周辺の酪農家に燃料を分けることもあった。鴨川市酪農会の会長も務める糟谷さんは「発電機の備えだけでなく、事前にある程度(軽油やガソリンを自己保有できる上限分)の燃料を買っておく必要性を痛感した。周辺農家にもその重要性を伝えていきたい」と話している。 *16-2:https://www.nishinippon.co.jp/item/n/553072/ (西日本新聞 2019/10/22) 水道民営化検討せず 九州10市 災害対応、高騰懸念 市町村を基本単位とする水道事業の運営権を民間企業に委託する「コンセッション方式」の促進を盛り込んだ改正水道法が今月、施行された。水道事業の基盤強化が目的だが、西日本新聞が九州の政令市、県庁所在市、中核市の計10市に同方式の導入について尋ねたところ、全ての市が「導入予定はない」と回答した。最も身近なインフラで命に直結する水の「民営化」への懸念の大きさを裏付けている。10市の水道事業担当部局によると、導入しない理由として、長崎市は「コンセッションは官と民の役割やリスク分担の整理がいる。海外では再度公営化した事例もあり、安全安心な水を民間に委ねることには、市民の理解を見極める必要がある」と強調。佐賀市も「水道事業にまったく知識がない事業者が災害が起きたときに責任を果たせるのか」と懐疑的な見方だ。北九州市は「選択肢は広がったが、検討もしていない。現時点では広域連携を重視している」と回答。熊本市も「地下水で全ての水源を賄っており、効果的に運用する独自のノウハウが求められる」とした。給水人口約156万人(2017年度)を抱える福岡市は「市民に無理な負担を求めることなく安定的に黒字を確保できる」と説明。大分市も現行の直営での安定経営を理由に挙げた。一方で、鹿児島市は「当面検討もしないが、老朽化施設が増えるなどして経営状況が悪化するとなると、検討することもあり得る」と述べた。厚生労働省によると、上水道でコンセッションの導入例はこれまでなく、宮城県などが導入を検討中。ただ民営化による水道料金の高騰や水の安全性の確保、災害時の対応を民間企業ができるかといった点で市民にも不安の声は根強い。浜松市は導入の可能性を検討し、市民向け出前講座などで説明を重ねてきたが「市民、国民全体としても理解が進んでおらず、導入を進めるのは困難と判断した」として今年1月に検討も含めて導入を当面延期した。水道事業の民間委託の是非は、あくまで自治体の判断だ。民営化の動きが広がっていないことについて、厚労省水道課は「コンセッションは(官民連携の)選択肢の一つ。地域の状況に合わせて検討されるものと考えている」と話した。 【ワードBOX】改正水道法 人口減に伴う水需要減少や水道施設の老朽化、深刻化する人手不足で経営が厳しい水道事業の基盤強化が目的。昨年12月の臨時国会で成立し、今月1日施行された。自治体が浄水施設など資産を保有したまま運営権を民間企業に売却できる「コンセッション方式」の促進を盛り込み、民営化しやすくした。自治体間の広域連携や官民連携の推進も掲げる。
| 科学・医療 | 01:04 PM | comments (x) | trackback (x) |
|
PAGE TOP ↑
